Немеет левая рука
Содержание:
- Профилактика
- Что делать, когда во время беременности расходятся кости в тазу?
- Сроки возникновения реакций.
- Доказательства поствакцинальных осложнений.
- Симптомы проявления
- Причины
- Факторы риска
- Патологии опорно-двигательного аппарата
- Сердечно-сосудистые болезни
- Долгосрочные последствия периферической нейропатии, вызванной химиотерапией
- Обследование при онемении конечностей
- Психологические проблемы
- Болезни суставов
- Болезни позвоночника
- Поражения костей
- Ежедневная чрезмерная нагрузка
- Интоксикации
- Прогноз и профилактика
- Анафилаксия
- Общее описание
- Почему рак IV стадии больше не считается терминальным?
Профилактика
Чтобы не допустить защемления седалищного нерва, врачи рекомендуют:
- нормализовать массу тела;
- избегать ношения тяжестей;
- не допускать переохлаждения;
- следить за осанкой;
- регулярно заниматься спортом на любительском уровне для укрепления мышц, особенно хороший эффект дает плавание;
- минимизировать стрессы;
- правильно и сбалансировано питаться без злоупотребления жирным, копченостями, острыми и консервированными блюдами.
При появлении дискомфорта и болей в пояснице или в любой другой области важно сразу же обратиться к врачу и пройти обследование. Остеохондроз и другие патологии намного лучше поддаются коррекции на ранней стадии развития.
Что делать, когда во время беременности расходятся кости в тазу?
Проявление несильных болезненных ощущений или дискомфорта в области лонного сочленения является нормой и не рассматривается профессиональными врачами как ситуация, требующая неотложного медицинского вмешательства. Однако, при аномальной симфизиопатии показано применение следующих мер, направленных на уменьшение болевых ощущений и сохранение целостности лонного сочленения:
- Ношение поддерживающего бандажа, частично снимающего нагрузку с костей таза;
- Ограничение физических нагрузок, назначающееся при проявлении болезненных ощущений любой природы;
- Ограничение подвижности, в том числе долгой ходьбы, женщинам также рекомендуется принимать лежачее и полулежачее положение;
- В тяжелых случаях, сопровождающихся сильной болью и угрозой разрыва симфиза, может назначаться строгий постельный режим;
- Прием витаминных комплексов, содержащих кальций, магний, цинк, марганец, витамин D и другие компоненты, необходимые для формирования прочной и эластичной соединительной ткани;
- Физиотерапевтические процедуры, направленные на уменьшение болезненных ощущений (массаж, иглоукалывание и т. д.);
- Коррекция режима питания, направленная на улучшение всасываемости кальция, употребление в пищу продуктов, содержащих этот элемент;
- Прием противовоспалительных препаратов, препятствующих развитию воспаления и сопутствующей ему склеротизации хрящевой ткани.
В том случае, когда тяжесть заболевания серьезно повышает риск полного разрыва симфиза, женщине может быть назначено кесарево сечение. Такая мера оправдана тем, что при нарушении целостности этой связки пациентка может потерять возможность ходить. Даже с учетом того, что симфиз можно восстановить естественным или хирургическим путем, реабилитационный период займет длительное время.
Эти меры применяются в том случае, если тазовые кости беременной разошлись до аномального состояния. Но можно ли вообще предотвратить такую патологию? Для этого предусмотрены следующие профилактические меры:
- Употребление поливитаминных комплексов для беременности и пищевых продуктов, содержащих указанные выше элементы и соединения, необходимые для поддержания нормального состояния костей и связок;
- Применение дородового бондажа может как помочь с уже имеющейся проблемой, так и предотвратить ее появление;
- Также высокую эффективность демонстрируют занятия йогой и пилатесом, положительно влияющие на прочность и эластичность связок.
Важное значение для предупреждения симфизиопатии и полного разрыва лонного сочленения является своевременная диагностика этого состояния. При выраженных болевых ощущениях в лонном сочленении женщине назначается осмотр для выявления сопутствующих признаков:
- Нарушения подвижности и чувствительности ног;
- Общего или локального повышения температуры;
- Отека и покраснения в лобковой области.
Для уточнения диагноза и определения степени тяжести заболевания проводятся ультразвуковое обследование или рентгенография. Беременная женщина с подозрением на аномальное растяжение лобковой связки должна регулярно наблюдаться у лечащего врача для своевременного купирования болевых ощущений и предотвращения дальнейшего развития патологии.
В любом случае, перед каким-либо вмешательством или при наличии проблем, описанных выше, проконсультируйтесь с нашими специалистами, оставив заявку на звонок через форму ниже
Сроки возникновения реакций.
- Побочные действия вакцин, как правило, проявляются в пределах 4-х недель после иммунизации. лишь после БЦЖ-прививки остеомиелиты могут проявляться даже через 14 месяцев после вакцинации.
- Реакции на инактивированные вакцины обычно развиваются рано (в течение нескольких часов) и их проявления являются более кратковременными.
- При введении живых вакцин реакции (кроме аллергических немедленного типа) не могут проявляться раньше 4-го дня и более чем через 12-14 дней после введения коревой и 30 дней после введения полиомиелитной и паротитной вакцины. Это связано с тем, что общие реакции после прививок живыми вакцинами развиваются после «инкубационного периода», необходимого для размножения микроорганизма.
Доказательства поствакцинальных осложнений.
- Появление клинических симптомов после введения вакцины вовсе не означает, что именно вакцина вызвала эти симптомы. Последние могут быть связаны с присоединением какой-либо интеркуррентной инфекции, которая может изменить и утяжелить реакцию организма на прививку, а в ряде случаев способствовать развитию поствакцинальных осложнений.
- В таких случаях для доказательства причинной связи между вакцинацией и патологическим синдромом должно быть проведено тщательное расследование. Так, после введения живых вирусных вакцин наиболее доказанной эта связь является при выделении и идентификации вакцинного штамма от больного. Вместе с тем, после прививки живой полиомиелитной вакциной вакцинный штамм может выделяться из стула вакцинированного в течение нескольких недель, и поэтому появление в этом периоде клинических симптомов энцефалита вовсе не означает, что они обусловлены вирусом полиомиелита. Более надежным доказательством причинной связи в таких случаях может быть выделение вируса из естественно стерильной ткани или жидкости организма, таких как мозг или ликвор.
Симптомы проявления
Паралич проявляется изменением тонуса мышц, при центральном генезе в сторону спазма, снижением мышечной силы и нормальных рефлексов и появлением не свойственных человеку. Меняется чувствительность ног, они не ощущают боли и нет ощущения земли, постановку ноги при шаге приходится контролировать зрением. После присоединяются атрофические изменения мышц и кожи. Нередко отсутствие движение сопровождается нарушением функции тазовых органов: отсутствие самостоятельного мочеиспускания и дефекации.
-
Скорость развития парализации
Острая парализация развивается при травме и инсульте, во всех остальных случаях симптомы появляются на протяжении времени и постепенно нарастают. Если после травмы в течение двух суток нет признаков восстановления функций, то ест все основания подозревать нарушение целостности спинного мозга.
-
Отличия центрального и периферического паралича
Нижний парапарез или параплегия чаще вызывается поражением спинного мозга, реже – головного, и совсем нечасто при периферической нейропатии. Если выключается из движения вся нога, то парез имеет центральную природу.
Если парез ноги захватывает нижнюю её часть, то связан с повреждением нервного ствола, иннервирующего отдельные группы мышц голени, а не патологией мозга.
У алкоголиков развивается парез обеих ног с нарушением движений стоп, это следствие повреждения крупных нервов.
Причины
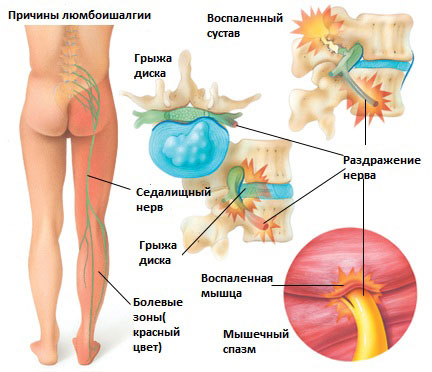
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Факторы риска
Фактически попадая в потенциальную группу риска и имея проблемы с сосудами в анамнезе, вы можете минимизировать риск развития тяжелых хронических заболеваний, связанных с сосудами, а значит, избежать ампутации ног в дальнейшем.
Факторы риска включают в себя:
• Курение;
• Гиперхолестеринемию;
• Декомпенсированный сахарный диабет (ангиопатию на его фоне);
• Ожирение;
• Атеросклероз;
• Эндартерииты и эмболиты артерий;
• Острые тромбозы и тромбоэмболии;
• Пожилой возраст (изнашивание сосудов на его фоне).
При текущих диагнозах следует неукоснительно соблюдать все персональные рекомендации лечащего сосудистого хирурга и корректировать свой образ жизни в соответствии с ними.
Профилактика ампутации с вашей стороны должна обстоять в следующем:
1.Своевременное обращение к специалисту при обнаружении признаков сосудистых патологий;
2.Регулярные обследования (при существующем диагнозе);
3.Категорический отказ от курения;
4.Компенсация сахарного диабета и постоянный мониторинг уровня глюкозы;
5.Рационализация питания и периодическая сдача анализов на уровень холестерина;
6.Соблюдение здоровой диеты с целью снижения веса и закрепления результата;
7.Частое пребывание в движении (особенно касается лиц с гиподинамией при возможности ходить).
Отметим, что наиболее сложными пациентами в данном случае являются диабетики. Сахарный диабет в декомпенсированной форме затрагивает не только сосуды, но и нервные окончания. Поэтому синдром диабетической стопы может коснуться и тех, кто не имеет проблем с артериями.
Больной, испытывая дискомфорт в ногах, продолжает оказывать на них полноценную нагрузку. Развивается обширный гиперкератоз, после чего появляются изъязвления. Инфицированная язва может стать прямой угрозой тканям всей стопы. Лечение в данном случае может заключаться в санации раны и местном уходе за пораженным участком, локальной резекции тканей и частичной реконструкции стопы. При наличии осложнений возникает прямая необходимость в ампутации пальцев или части стоп.
Патологии опорно-двигательного аппарата
Онемение рук нередко возникает в результате остеохондроза. При этой болезни межпозвоночные диски истираются и сближаются друг с другом, что может стать причиной защемления нервных волокон.
Симптомы остеохондроза зависят от его локализации. При дегенеративных процессах в шейном и грудном отделах позвоночника возникают головные боли, ухудшается зрение, могут неметь или болеть руки и шея. Если же поражён и поясничный отдел, онемение может затрагивать не только руки, но и ноги.
Конечности могут неметь и при других заболеваниях позвоночного столба. Симптом нередко проявляется при искривлениях позвоночника – сколиозе, лордозе, кифозе, а также при протрузиях и грыже межпозвоночного диска. Как и в случае с остеохондрозом, онемение возникает из-за передавливания нервов.
Сердечно-сосудистые болезни
Верхние конечности могут неметь в результате болезни Рейно. При этом заболевании под воздействием холода и стресса возникает спазм сосудов, в результате чего в пальцы перестаёт поступать кровь. Кисти немеют, возникает покалывание, поражённая область бледнеет и становится холодной. Синдром Рейно чаще встречается среди женщин в возрасте от 15 до 40 лет. Иногда эта болезнь поражает ступни.
Также онемение рук возникает при атеросклерозе – заболевании сосудов, при котором их проходимость сокращается из-за холестериновых бляшек. В результате закупорки сосудов конечности теряют чувствительность и бледнеют, волосы начинают выпадать, возникают покалывание и судороги даже при лёгких физических нагрузках. Тромбоз верхних конечностей сопровождается теми же симптомами.
Долгосрочные последствия периферической нейропатии, вызванной химиотерапией
Мышечная слабость, изменения походки и нестабильность суставов могут приводить к долгосрочным проблемам у людей, перенесших онкологическое заболевание в детском возрасте. Если суставы и мышцы не работают как следует, со временем возможно повреждение коленных, тазобедренных суставов и позвоночника. Это вызывает боль и потерю работоспособности различных частей тела, а также повышает риск падений. Боль и ограничение подвижности могут отрицательно сказаться на трудоспособности и семейной жизни. Периферическая нейропатия часто приводит к снижению физической активности, вследствие чего развиваются другие проблемы со здоровьем.
Обследование при онемении конечностей
- В зависимости от предполагаемой причины онемения в конечностях, врач может назначить разные виды диагностики. Рентгенография помогает диагностировать заболевания, связанные с нарушениями со стороны черепа и позвоночника, например, межпозвонковую грыжу. Если есть подозрение на сосудистую патологию, проводят ангиографию — рентгенологическое исследование с введением в сосуды контрастного раствора.
- При необходимости вам могут назначить другие методы визуализации: УЗИ, КТ, МРТ.
- Для того чтобы проверить, в каких нервах нарушено проведение импульсов, применяют электронейромиографию — исследование при помощи специальных электродов.
- Иногда прибегают к методу вызванных потенциалов. На голову пациента помещают специальные датчики, которые регистрируют активность головного мозга. Пораженный нерв раздражают через кожу при помощи электрических импульсов и наблюдают, как мозг реагирует на раздражение.
Так как к онемению рук и ног способны приводить десятки разных причин, диагностическая программа должна быть индивидуальной для каждого пациента. При некоторых патологиях, если долго не лечиться, могут возникнуть еще более серьезные, необратимые неврологические расстройства. Посетите врача-невролога, запишитесь на прием по телефону: +7 (495) 308-39-92
Психологические проблемы
Эмоции оказывают влияние на нашу жизнь гораздо сильнее, чем мы представляем. Дело в том, что реакции тела регулируются вегетативной нервной системой, другое название которой – автономная. Эта система действует по своим законам, независимо от нашей воли и желаний. Поэтому реакции тела – сердцебиение, дыхание, кровообращение, пищеварение, спазмы – практически нельзя регулировать силой воли. Каждое наше ежедневное переживание, а уж тем более психическая болезнь отражаются на работе всех органов и систем.
Слабость в ногах бывает при таких расстройствах:
- панической атаке;
- истерии;
- длительном стрессе;
- тревожном расстройстве;
- депрессии;
- шизофрении;
- нервном истощении или неврастении;
- хронической психотравме;
- нейроциркуляторной дистонии.
Болезни суставов
Это многочисленная группа воспалительных и дегенеративных (разрушающих структуру) болезней, которыми поражаются суставы ног – тазобедренный, коленный, голеностопный и мелкие суставы стопы и пальцев. Все они вызывают боль, отек и ограничение движений. Это подагра, различные артриты, бурсит или воспаление суставной сумки.
Болезни позвоночника
Позвоночный столб состоит из множества структур, и все они могут повреждаться. Так как периферические нервы начинаются в спинном мозге, то все болезни позвоночника, особенного пояснично-крестцового отдела, отражаются на нижних конечностях. Это спондилез, спондилит, межпозвоночные грыжи, спондилолистез или смещение тел позвонков относительно друг друга. Нередки травмы и опухоли позвоночника, вызывающие слабость в нижних конечностях.
Поражения костей
Слабость и снижение мышечной силы в ногах может быть первым проявлением остеопороза или снижения минеральной плотности кости. Сухожилия мышц теряют опору.
Нередко люди, постоянно нагружающие конечности, страдают от «усталостного перелома» стопы. Это бывает, когда накапливается критическая масса микротравм от однотипных нагрузок – от бега, ходьбы, прыжков, рывков. Такие повреждения бывают не только у спортсменов, но и у людей, постоянно занятых монотонной физической работой.
Некоторые опухоли костей развиваются исподволь и незаметно, так что на первых порах ничего, кроме слабости, человека не беспокоит.
Ежедневная чрезмерная нагрузка
Нагрузка, которая превышает физиологическую в течение длительного времени, неизбежно приводит к слабости в ногах. Это прежде всего лишний вес, когда на суставы и мышцы нижних конечностей приходится избыточная нагрузка в течение ряда лет. Ожирение разрушает кости, мышцы и связки очень медленно, и это как бы незаметно. Но если сравнить физические возможности людей с нормальным весом и ожирением, сравнение будет не в пользу последних.
Третий триместр беременности – испытание для опорно-двигательного аппарата женщины, когда она вынуждена приспосабливаться к растущему весу тела.
Лимофостаз или слоновость – еще одна причина увеличенной нагрузки на ноги.
Интоксикации
Любое отравление или инфекция вызывает общее отравление организма и сбои во многих системах. Даже обычное ОРВИ, не говоря уже о бактериальной инфекции, сопровождается общей слабостью. Солнечный удар, вредные условия труда, несвежая пища – все может приводить к слабости, и с каждой причиной нужно разбираться. Во многих случаях разрушительной для нервов и мышц оказывается длительная алкоголизация.
- Нарушение памяти
- Синдром хронической усталости? – Лучшая диагностика и лечение
Прогноз и профилактика
Прогноз зависит от того, какое заболевание вызвало слабость в ногах. Предупредительные меры основаны на компенсации заболеваний, на фоне которых развивается поражение периферических нервов, прежде всего сахарного диабета, профилактике травматизма.
Справочная литература
- Доронин В. Б., Доронина О. Б. Наследственные мышечные дистрофии //Бюллетень сибирской медицины – 2009. – Т. 2. – №2. –С.72-76.
- Школьник В. М., Кальбус А. И., Шульга О. Д. Миастения: что нам известно сегодня? //Здоров’я України (неврологія, психіатрія, психотерапія)– 2010. – № 3. –С. 14.
- Peripheral neuropathy. Mayo clinic. URL: https://www.mayoclinic.org/diseases-conditions/peripheral-neuropathy/symptoms-causes/syc-20352061. Дата обращения 12.04.2019.
- Никитин С. С. и др. Болезнь Помпе с поздним началом: первое клиническое описание в России //Нервно-мышечные болезни – 2014. – № 1. –С.62-68.
- Menconi F., Marcocci C., Marinò M. Diagnosis and classification of Graves’ disease //Autoimmunity reviews –2014. – Т. 13. – № 4-5. – С. 398-402.
- Синдром Гийена-Барре. Всемирная организация здравоохранения. URL: https://www.who.int/ru/news-room/fact-sheets/detail/guillain-barr%C3%A9-syndrome. Дата обращения 12.04.2019.
- Гусев Е. И., Демина Т. Л. Рассеянный склероз //Consilium medicum –2000. – Т. 2. – № 2. – С. 76-84.
- Ишиас. Справочник MSD. URL: https://www.msdmanuals.com/ru. Дата обращения 15.04.2019.
GZEA.PD.18.09.0435c
Анафилаксия
Анафилаксия была впервые описана на основании проведенных экспериментов французскими физиологами П. Портье и Ш. Рише в 1902 г. После повторной иммунизации у собаки, ранее хорошо переносившей введение антисыворотки к токсину морского анемона, вместо профилактического эффекта развилась шоковая реакция с летальным исходом. Для описания этого феномена ученые ввели термин anaphylaxis (от греческих слов ana – обратная и phylaxis – защита). В 1913 г. П. Портье и Ш. Рише была присуждена Нобелевская премия в области медицины и физиологии (5).
Анафилактический шок быстро развивается и становится причиной развития полиорганной недостаточности. Без экстренной медицинской помощи может наступить смерть от сердечно-сосудистой недостаточности и/или обструкции дыхательных путей (4).
С современных позиций анафилаксию рассматривают как синдром с различным патогенезом, клиническими проявлениями и степенью тяжести. Чаще всего анафилаксия бывает опосредована иммунными механизмами с участием антител иммуноглобулина (Ig) Е или комплексом антиген–антитело. Если реакция не вызвана взаимодействием антиген–антитело, то ее считают анафилактоидной (5). Клинически не представляется возможным отличить анафилактический шок от анафилактоидной реакции, но лечение их идентично (4). Может наблюдаться также идиопатическая анафилаксия (5).
В настоящее время анафилактические реакции могут быть классифицированы следующим образом:
- Анафилаксия, опосредованная IgE-механизмами. Ее вызывают яды, пищевые агенты, слюна, вакцины, энзимы, медикаменты, гормоны, сыворотки.
- Анафилаксия с комплемент-опосредованными механизмами. Такой тип реакции провоцируют трансфузионные реакции и аутоиммунные заболевания.
- Анафилаксия, опосредованная IgE-независимыми механизмами. Причинами этого типа реакции являются физические факторы: физическая нагрузка, температура (холод, тепло), идиопатические факторы, гистамин-высвобождающие агенты, аспирин и нестероидные противовоспалительные средства (3) (5).
Примеры антигенов, способных вызвать анафилактический шок, – пенициллины, вакцины, змеиные яды, пищевые аллергены, кровь и продукты крови для переливания, чужеродные белки (белки насекомых, антитоксины и т.д.), цефалоспорины, анестетики, тетрациклины, хлорамфеникол, эритромицин, экзогенный АКТГ, ТТГ, инсулин, окситоцин, лидокаин, салицилаты, антигистаминные препараты, транквилизаторы, прокаин, бензокаин, йодсодержащие рентгеноконтрастные вещества и некоторые химиотерапевтические препараты. Укусы некоторых насекомых, в том числе пчел, муравьев, шершней, ос, часто вызывают аллергические реакции у мелких животных (4).
Рис. 3. Карликовый доберман пинчер, «крапивница» (симптом анафилаксии) после гемотрансфузии.
При развитии анафилаксии основные органы-мишени – это кожа, органы ДС, ЖКТ и ССС. Клинические признаки очень вариабельны: беспокойство, крапивница, зуд, отек Квинке (в частности, отек мягких тканей головы), отек и обструкция верхних дыхательных путей, стридор, одышка, бронхоспазм, тахикардия, рвота, диарея, судороги, шок и коллапс. Начало, как правило, внезапное (от нескольких минут до часа после контакта с антигеном), развитие клинических признаков может продолжаться до 24 часов. Некоторые реакции могут протекать в двухфазном течении, т.е. купированная анафилактическая реакция может повториться через 6 или 12 часов. Рекомендуется тщательный мониторинг животного в течение 12–24 часов. Наиболее тяжелая форма анафилаксии может проявляться резким перераспределением крови, комой и смертью в течение нескольких минут после начала. У собак главным органом-мишенью является печень, а также желудочно-кишечный тракт. Ведущие симптомы у собак – это возбуждение, рвота, дефекация и мочеиспускание.
У кошек основным органом-мишенью в первую очередь являются легкие, во вторую – ЖКТ, а основные симптомы – это сильный зуд в области морды и головы (кошки царапают свою морду), одышка, слюнотечение, рвота, дискоординация и коллапс. В случаях укусов ядовитых насекомых или змей дополнительными признаками анафилаксии будут лихорадка, системная интоксикация, неврологические расстройства и коагулопатии (4).
Рис. 4. Боксер с отеком мягких тканей головы (симптом анафилаксии).
Общее описание
Болевой синдром в тазу справа или слева зачастую дополняется воспалительным процессом, защемлением седалищного нерва либо его раздражением. В такой ситуации зачастую боль ноющего характера переходит в ногу, в бедро и ягодицы. Более выраженной она становится во время двигательной активности и при выполнении определенных нагрузок.
Болезненные ощущения появляются от бедра и копчика, переходят на мышцы ягодицы, на заднюю поверхность бедра и икр, отдают в ступню, не переходя на фаланги пальцев. Боль чувствуется по всей конечности. Чаще всего такой неприятный симптом затрагивает только одну нижнюю конечность. В некоторых случаях ишиалгия возникает на обеих конечностях.
При появлении болевого синдрома, особенно если он продолжается долго, страдает общее состояние организма, меняется походка человека. Он пытается уменьшить нагрузку на больную конечность, перекладывая ее на здоровую. Так возникает хромота.
Почему рак IV стадии больше не считается терминальным?
Стадирование различается для разных типов злокачественных опухолей, но, как правило, если говорят о раке IV стадии, то имеют в виду злокачественную опухоль с отдаленными метастазами. Раковые клетки отрываются от первичной опухоли, проникают в лимфатические или кровеносные сосуды, распространяются по ним в организме и образуют вторичные очаги в разных частях тела. Редко злокачественную опухоль удается диагностировать, когда имеются единичные метастазы, которые можно удалить. В большинстве же случаев метастатических очагов уже много, они находятся в разных органах, многие имеют микроскопические размеры. Удалить их полностью невозможно. Но врачи все еще могут помочь пациенту.
В России около 40% злокачественных опухолей диагностируются на III–IV стадиях — это рак, который распространился в соседние органы, регионарные лимфатические узлы, образовал отдаленные метастазы.
Современные онкологи всё чаще воспринимают рак как хроническое заболевание. Есть много болезней, от которых невозможно излечиться — например, артериальная гипертония, хроническая обструктивная болезнь легких, сахарный диабет. Но, если пациент будет регулярно принимать лекарства, он сможет прожить еще очень долго, чувствуя себя относительно хорошо и не испытывая мучительных симптомов. Аналогично обстоит дело со многими злокачественными опухолями IV стадии. Врачи могут продлить жизнь такого пациента на недели, месяцы или даже годы — в зависимости от конкретной ситуации.

При поздних стадиях рака на первый план выходит паллиативная помощь. Врачи в клинике Медицина 24/7 применяют все современные виды лечения при злокачественных опухолях на терминальных стадиях:
- Классическая химиотерапия — системная (в виде таблеток, растворов для внутривенного введения) и местная (внутриартериальная, внутрибрюшинная, внутриплевральная, интратекальная).
- Таргетная терапия — лечение препаратами, которые прицельно блокируют определенные молекулы, необходимые опухолевым клеткам для поддержания жизнедеятельности, размножения.
- Иммунотерапия — препараты, которые активируют иммунную систему, помогают ей распознать и уничтожить раковые клетки.
- Паллиативные операции — направленные на удаление максимального объема злокачественной опухоли, избавление от боли, остановку кровотечения, восстановление проходимости полых органов.
- Эндоскопическая хирургия: например, врачи в клинике Медицина 24/7 выполняют стентирование кишечника, желудка, пищевода. В участок органа, заблокированный злокачественной опухолью, устанавливают стент — короткую трубку с сетчатой стенкой из металла или полимерного материала.
- Обезболивающая терапия в соответствии с современными подходами и другие виды симптоматического лечения.
- Регулярная оценка и коррекция нутритивного статуса — специалисты следят за тем, чтобы в организм пациента поступали все необходимые питательные вещества.
- Лечение осложнений онкологических заболеваний: асцита, экссудативного плеврита, механической желтухи, канцероматоза брюшины и др.
Мы принимаем пациентов ежедневно, в любое время суток. Приезжайте: наши специалисты готовы немедленно оказать медицинскую помощь в полном объеме.





