Признаки надвигающегося инсульта
Содержание:
- Общие сведения
- Последствия игнорирования синдрома.
- Врачи, которые лечат данную патологию
- Онемение в ноге. Причины.
- Лечение
- Почему мы испытываем скованность суставов по утрам
- О чем свидетельствует внешний вид отеков?
- Судороги ног в пожилом возрасте и их лечение
- Лечение
- Разновидности болезни
- Характерные симптомы неврита бедренного нерва
- Как поддерживать здоровье ног в пожилом возрасте
- Диагностика
- Начало избавления от алкогольной полинейропатии
- Причины рака ЖКТ
- Неврологические заболевания
Общие сведения
Рак пищеварительной системы – это злокачественные поражения пищеварительной трубки, а также желез, участвующих в процессе переваривания пищи. Этот вид онкологии опасен тем, что длительное время может никак себя не проявлять, повреждает большой объем тканей и способен к метастазированию в соседние и отдаленные органы. Раковые опухоли имеют разные размеры и локализацию, гистологический тип и форму, но приводят к нарушению работы ЖКТ и формированию осложнений.
Проблема еще и в лечении данного типа рака. Обычно требуется комбинированный подход с удалением опухоли, а также лучевыми и химиотерапевтическими методами. Это достаточно тяжело для организма, поэтому нужно подбирать терапию индивидуально и тщательно, с учетом стадии и локализации рака.
Последствия игнорирования синдрома.
Если лечение назначено несвоевременно или некорректно, возрастает риск формирования стойкого невралгического дефекта. Его признаки очевидны: уход мускульной мощи в неблагополучных участках. Вскоре это приводит к абсолютному обездвиживанию. Несчастный становится глубоким инвалидом, не способным обеспечивать личные потребности. Также возрастает угроза прогрессирования других серьезных болезней, связанных со сбоем в функционировании сердечно-сосудистой, дыхательной и опорно-двигательной системы.
Профилактика
Чтобы предотвратить выход нижних конечностей из строя, необходимо своевременное лечение и выявление факторов, способствующих зарождению неврологического синдрома. Терапия проводится комплексно, при строгом наблюдении медика. Кроме того, стоит отказаться от плохих привычек, стараться вести активный и здоровый жизненный уклад. Результата не достичь, относясь к своему организму невнимательно и небрежно.
Полезно каждый день гулять на улице, закаливаться, хорошо отдыхать и высыпаться, исключить стрессовый фактор и психо-эмоциональные перегрузки. Следить за качеством и сбалансированностью питания, чтобы в меню присутствовали продукты, богатые на витамины, макро- и микроэлементы. Не стоит забывать об активных движениях, ежедневно выполнять гимнастику. При обнаружении возникновения конкретной симптоматики не заниматься самостоятельными действиями, а как можно скорее обратиться в клинику, пройти удовлетворительное обследование и выяснить диагноз.
Остеопатия: меры предосторожности
- Если органы черепной коробки или спинной мозг поражены инфекцией, врач назначает курс антибактериального регулирования. После уничтожения инфекции возможна остеопатия.
- Появление пареза бывает последствием глубокой мышечной интоксикации, вызванной ботулотоксином. В этой ситуации вводится специальные препарат, используемый при ботулизме.
- Если диагностировано нарушение мягких тканей и нервно-импульсного поведения при недавнем переломе или сильном ушибе костей, независимо от причины травмы.
- Онкологические и некоторые типы психических расстройств.
Врачи, которые лечат данную патологию
Специалисты, которые помогут установить диагноз и, при необходимости, назначить лечение
Лечащий врач (занимается данной проблемой)
4 отзыва
3
Нефролог
Громыко Виктор Николаевич
3
4 отзыва
Стаж: 23 года •
Первая категория
Доцент, Кандидат медицинских наук
Принимает детей
Консультация нефролога первичная
Cтоимость: 45.00 р.
Выберите время для записи
Центр урологии и андрологии
г. Минск, ул. Филимонова 53
г. Минск, ул. Филимонова 53
на карте
Телефон для записи:
+375 (29) 659-06-94
4 отзыва
4
Нефролог
Валовик Ольга Эдуардовна
4
4 отзыва
Стаж: 18 лет •
Высшая категория
Консультация нефролога первичная
Cтоимость: 45.00 р.
Выберите время для записи
Центр урологии и андрологии
г. Минск, ул. Филимонова 53
г. Минск, ул. Филимонова 53
на карте
Телефон для записи:
+375 (29) 659-06-94
Нефролог
Недрошлянская Тереса Иосифовна
Стаж: 28 лет •
Первая категория
Консультация нефролога первичная
Cтоимость: 35.00 р.
Выберите время для записи
ЛайфСитиМед
Минская область, Минский район, д. Валерьяново, ул. Городская, 5А
Минская область, Минский район, д. Валерьяново, ул. Городская, 5А
на карте
Телефон для записи:
+375 (29) 659-06-94
Онемение в ноге. Причины.
Причин появления чувства онемения в ногах может быть множество. Среди самых распространенных источников снижения чувствительности нижних конечностей можно назвать:
- Заболевания позвоночника – остеохондроз поясничного отдела часто становится причиной сдавливания нервной ткани, что приводит к проблемам с прохождением нервных импульсов.
- Системные заболевания – новообразования, сахарный диабет и другие серьезные патологии.
- Туннельный синдром – жжение в сочетании с онемением возникает из-за застоя крови при монотонной работе.
- Рассеянный склероз – нарушения миелиновой оболочки нервных волокон приводит к нарушению нервной проходимости.
- Синдром Рейно – в этом случае проблемы кровообращения и снижение чувствительности сочетается с резкой болью в ногах.
- Артрит – деформация суставов вызывает сдавливание нервных окончаний, из-за чего чувствительность в ногах падает
- Беременность – переизбыток жидкости, отеки и другие изменения состояния при беременности приводят к онемению в ногах и дискомфорту.
Если чувство онемения возникает нечасто и без видимых причин, его источником может быть неправильное положение тела или недостаток витаминов группы В, что часто вызывает проблемы с нервной системы. Также ухудшает кровообращение и вызывает онемение в ноге склонность к злоупотреблению алкоголем, курению и другим вредным привычкам.
Симптомы онемения ног
Онемение ног редко является единственным симптомом – чаще всего оно сочетается с другими дискомфортными ощущениями. Боль, покалывание, жжение и другие признаки плохой чувствительности конечностей нередко дополняют онемение. Если онемение происходит из-за инсульта или другой серьезной патологии, оно может сопровождаться расстройствами речи или движений.
Продолжительность ощущений может быть различной, в зависимости от источника состояния. Если онемение в ноге вызвано неудобным положением тела, сдавливанием сосудов, то онемение пройдет в течение нескольких минут после смены позы. Если же причина ощущений имеет хронический характер, то чувство может возвращаться постоянно
Важно следить за другими симптомами – если кроме регулярного онемения ног появляется дискомфорт в паховой области, расстройства работы мочевыводящей или пищеварительной систем, нарушения речи, сознания, признаки паралича или другие тревожные ощущения, необходимо как можно скорее обратиться к врачу
Среди симптомов, которые могут сопровождать онемение:
- Чувство тревоги.
- Жжение, покалывание.
- Боль в поясничной области.
- Учащение позывов к малой нужде.
- Усиление дискомфорта при ходьбе.
- Спазмы ног.
- Сыпь на теле.
- Повышенная или сниженная чувствительность.
- Боли в спине или шее.
Эти симптомы могут стать причиной для обращения к врачу, но не являются признаками серьезных отклонений. Наибольшую тревогу должны вызвать такие симптомы в сочетании с онемением, как:
- Потери сознания.
- Затрудненное дыхание.
- Непроизвольное мочеиспускание.
- Головокружение, проблемы со зрением.
- Онемение в области головы и шеи.
- Общая слабость, вялость.
- Паралич.
- Проблемы при ходьбе.
Диагностика
Чтобы выявить источник неприятных ощущений, врач назначает различные виды анализов и обследований. Чаще всего специалистом назначается общий и биохимический анализ крови – это позволит определить количество холестерина, триглицеридов, липопротеинов в крови, а также уровень глюкозы. При подозрении на артрит также назначается анализ мочи.
Не менее важной частью обследований является инструментальная диагностика организма. В зависимости от сопутствующих симптомов, жалоб пациентов и собранного анамнеза могут быть назначены рентген позвоночника, магнитно-резонансная или компьютерная томография, ультразвуковое обследование, электромиография
Если причиной онемения являются сосуды нижних конечностей, назначается ангиография или дуплексное сканирование сосудов. Эти обследования позволяют определить такие заболевания, как артериальная недостаточность, атеросклероз, а также болезнь Рейно, варикозное расширение вен и другие патологии.
Онемение в ноге – это достаточно серьезный симптом, который ни в коем случае нельзя игнорировать. В противном случае вы рискуете упустить время и попасть к врачу только с серьезными осложнениями патологии. Своевременная помощь врача позволит вовремя поставить диагноз и решить проблему.
Лечение
Обращаем Ваше внимание, что лечение назначается врачом. Не занимайтесь самолечением!
При терапевтическом лечение возможно применение препаратов:
- Как правило, лечение всегда является симптоматическим + лечение основного заболевания, которое привело к почечной недостаточности
- Антибактериальные препараты (антибиотики)
- Спазмолитики
- Нитрофураны
- НПВС
- БАДы
- Гормональная терапия
- Эритропоэтин
- Витамины
- Глюконат кальция
- Гипотензивные препараты
- Мочегонные
- Антигистаминные
Если лечение подобрано верно, то:
- Исчезает ноющая боль в пояснице
- Нормализуется диурез
- Проходят судороги
- Восстанавливается работоспособность
- Проходят отеки
Почему мы испытываем скованность суставов по утрам
Суставы обеспечивают нам свободу движений, при условии что все компоненты работают слаженно. Когда гиалиновый хрящ гладкий и упругий, костные структуры легко скользят относительно друг друга. За этот процесс отвечает синовиальная оболочка, вырабатывающая смазочную жидкость. Если в этом механизме произошел сбой, уменьшается амплитуда движений сустава, которая особенно остро заметна по утрам, после длительного обездвижения.
Как правило, утренняя тугоподвижность исчезает через 1-2 часа и не напоминает о себе в течение дня. Но со временем она усиливается по утрам, преодолеть ее становится все сложнее. Так бывает у тех, чьи суставы изношены: хрящевые поверхности далеки от идеальных, синовиальной жидкости не хватает. Однако артроз колена, локтя или голеностопа – не единственная причина скованности по утрам.
Утренняя скованность в суставах – начальный признак артроза
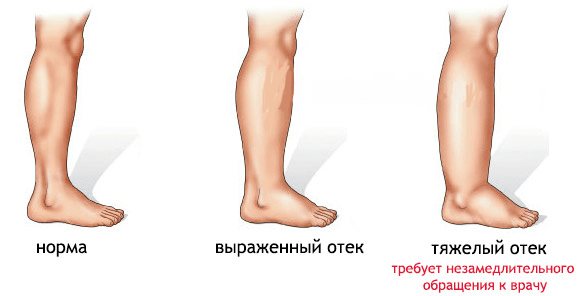
О чем свидетельствует внешний вид отеков?
Небольшой отек легко обнаружить после снятия обуви и носка – на коже остается след от резинки, а лодыжка и голень выглядят припухшими. Если отек не причиняет дискомфорта и быстро проходит после поднятия ног на уровень выше сердца, значит, причин для беспокойства быть не должно. Скорее всего, явление вызвано длительной нагрузкой на ноги, тесной одеждой или неудобной обувью.
Отекание ног может быть признаком серьезного заболевания, когда одновременно с его появлением возникает одышка, боль в груди, затруднение мочеиспускания, лихорадка либо нарастающая слабость. При поднятии ног вверх (на уровень выше сердца) отечность не проходит, если причинами являются функциональные заболевания.
У пожилых людей, страдающих от сердечной недостаточности, отеки возникают на двух ногах (в области голеней), при этом кожа становится холодной, приобретая синюшный оттенок. При надавливании на припухший участок появляется легкая болезненность. Жидкость в тканях скапливается к утру (после сна) либо вечером, после любой нагрузки. Этот симптом указывает на серьезную проблему со здоровьем, которую необходимо решать незамедлительно.
Суставные воспаления (разные виды артритов) сопровождаются отечностью ног у пожилых и покраснением кожи. Жидкость в тканях накапливается постепенно, но в состоянии покоя состояние нормализуется, отечность спадает. Как правило, припухлость появляется в стадии обострения болезни и полностью проходит на этапе ремиссии.
При плохой работе почек отеки образуются в верхней части ступни, наподобие тугой подушки. Симптоматика проявляется утром, после сна. Отеки у людей с почечной недостаточностью возникают также на лице, под глазами и в области щек.
Другие причины появления отеков:
- болезни эндокринной системы (кожа на припухших участках шелушится и грубеет);
- цирроз или опухоли печени (желтоватый цвет, пигментация в области отека);
- травмы (ушибы, растяжение связок);
- варикозная болезнь (под кожей отчетливо просматриваются вены и венозные узлы);
- нарушение лимфотока (постоянные отеки в области голеностопа утрата природной формы ног)
- длительное голодание.
В пожилом возрасте наиболее распространенными причинами появление отечности ног являются сердечные и почечные заболевания, а также патологии сосудов..
Судороги ног в пожилом возрасте и их лечение

Достаточно распространенная патология у людей пожилого возраста – судороги ног, которые могут быть ярко выраженными или слабыми.
Спазмы мышц характеризуются:
- болезненностью;
- отеками мягких тканей;
- онемением пальцев ног;
- подергиванием мышц;
- потемнением в глазах;
- судорожным тиком;
- слабостью в теле;
- чувством покалывания в коже.
Если появились судороги, снять боль можно с помощью следующих действий:
- помочь человеку успокоиться и расслабиться;
- попробовать растянуть икроножную мышцу. Для этого нужно охватить руками стопу и потянуть за носки;
- растереть руками отвердевшие участки конечности и нанести разогревающую мазь;
- сделать теплую ванну для ног, улучшающую кровообращение и уменьшающую болезненность и мышечные спазмы.
После окончания приступа больной должен надеть теплые носки. Полезен будет ромашковый чай (2/3 стакана), который нужно выпить перед сном. Днем нежелательно, чтобы ноги не испытывали лишние нагрузки.
Все вышеописанные действия относятся к экстренным и применяются только для устранения симптомов.
Для полного устранения судорог нужно сначала выяснить причину их появления. Во многих случаях к данной патологии приводят хронические заболевания, а также нехватка в пожилом организме витаминов и минералов. Чтобы устранить проблему, назначают миорелаксанты и лечебную гимнастику.
-
Медикаменты.
Благоприятное воздействие оказывают противосудорожные препараты. Они стимулируют процессы торможения в нервной системе, ослабляя возбуждение нервных волокон.
Медикаменты, обладающие противосудорожным действием, а также миорелаксанты принимать нужно только по назначению врача! В противном случае это может привести к мышечной атонии, а в дальнейшем к абсолютной потере подвижности или даже ампутации ноги при гангрене в пожилом возрасте.
Диета.
Если в организме недостаточно магния, это служит причиной конвульсивных подергиваний, судорог ног, нервного тика. Магний отвечает за блокировку притока миоцита кальция в организм, провоцирующего перенапряжение мускулатуры. Для устранения проблемы нужно добавить в пищевой рацион пожилого человека больше:
— молочных продуктов: кефира, молока, творога, сливочного масла;
— гречки и пшеничных отрубей;
— орехов (особенно грецких);
— сухофруктов, свежей зелени;
— овощей (брюссельской капусты);
— морепродуктов разных видов;
— растительных жиров;
— говяжьей печени.
Народные средства.
Если болят ноги в пожилом возрасте, для лечения и улучшения состояния здоровья используются «бабушкины» способы в комплексе с назначенными врачом лекарствами. Ниже описаны некоторые рецепты.
— Мазь, которую следует наносить на икроножные мышцы перед сном. Для ее приготовления берут сок чистотела и смешивают его с вазелином (пропорция 1:2).
— Липовый отвар принимают 3 раза в сутки по 40 мл. Чтобы его сделать, 1 ст.л. сухого сырья заливают горячей водой, кипятят 3-4- минуты и процеживают.
— Растирка применяется для натирания больных конечностей 1 раз в день перед сном. Она готовится так: 3 ст.л. растительного масла смешивают с 2 ч.л. сухой горчицы. Не забывайте, что кожа не должна быть повреждена, так как растирка оказывает раздражающее действие, что может привести к усугублению ран.
Гимнастические упражнения.
«Двигаться – значит жить!» не просто красивый лозунг. Человеческие органы без работы быстрее утрачивают свои функции. Поэтому не оставляйте пусть даже больные ноги без движения и физических нагрузок, которые помогают проводить нервные импульсы к скелетной мускулатуре. Чтобы сохранить кровообращение в конечностях в норме, обязательно нужна умеренная физическая активность.
Вот несколько упражнений из комплекса лечебной гимнастики:
— Положение – сидя на полу, вытянув ноги вперед, потянуть носки на себя.
— Упираясь руками о стену, встать на носочки, затем резко опуститься на пятки.
— Очень полезно ходить босыми ногами поочередно на наружной и внутренней стороне ступней. Упражнение выполняется в течение 2-3 минут.
— Сидя на полу, делать наклоны вперед, стараясь дотронуться до носков попеременно правой и левой ноги.
— В положении сидя (на кровати, стуле), выполнять круговые движения обеими ступнями.
Если у больного пожилого вегетососудистая дистония, нужно назначение от врача специального комплекса лечебной гимнастики.
Рекомендуемые статьи по данной теме:
- Дом-интернат для престарелых людей: особенности и правила выбора
- Пониженное давление у пожилых людей: причины, симптомы и лечение
- Здоровье пожилых людей: старость – не беда
Лечение
Первым шагом в лечении полинейропатии является поддержание глюкозы крови в целевом диапазоне, согласованным врачом, и снижение высокого артериального давления и уровня холестерина.
Управление уровнем глюкозы сведет к минимуму риск диабетической нейропатии. Ключевой частью лечения является уменьшение боли и устранение некоторых симптомов.
Некоторые лекарственные препараты и физиотерапия могут помочь контролировать боль при диабетической нейропатии, наряду с другими методами лечения. Однако они не могут восстановить нервные клетки. Пациенты также должны бросить курить и ограничить потребление алкоголя максимум одной дозой в день для женщин и двумя для мужчин.
Разновидности болезни
Клиническая симптоматика алкогольной нейропатии неспецифична. Поэтому чтобы определить, на какой стадии находится болезнь, врачи выполняют оценку наркологического статуса пациента, проводят электронейромиографию, ряд дополнительных исследований. В зависимости от полученных результатов специалисты выделяют несколько видов заболевания:
- сенсорная. Для нее характерно снижение чувствительности ног и рук, появление судорог, изменение цвета кожи, может наблюдаться онемение;
- двигательная. В этом случае наблюдаются расстройства при изменении положения стопы, сгибания пальцев на руках;
- арктическая. Если у человека фиксируется онемения, есть боль при ощупывании нижних конечностей, произошли значительные изменения в походке, то врачи делают вывод о том, что форма алкогольной нейропатии является арктической;
Характерные симптомы неврита бедренного нерва
Если неврит возник в верхней части бедренного нерва, до его выхода из таза, клиническая картина заболевания будет наиболее яркой. Возникают все возможные симптомы бедренного неврита:
- Нарушение сгибания бедра. Из-за этого становится сложно поднимать тело из положения сидя и лежа.
- Нарушение разгибания голени. Становится сложно ходить, бегать, подниматься по лестнице. Человек старается лишний раз не сгибать ногу в колене, потому что после этого её сложно разогнуть. Нога постоянно сильно разогнута, из-за этого изменяется походка – больной выбрасывает вперед прямую ногу и ставит на пол сразу всю подошву.
- Атрофия мышц бедра. Пораженная нога становится тоньше здоровой, это может быть заметно внешне.
- Нарушение чувствительности. Человек не чувствует прикосновений, боли на передней поверхности бедра, внутренней поверхности голени.
- Боли. Возникают в тех же местах, где происходят нарушения чувствительности.
Опытный врач-невролог сможет разобраться в беспокоящих вас симптомах, назначит правильное лечение.
Как поддерживать здоровье ног в пожилом возрасте

-
Носите обувь, которая подходит. Ее нужно приобретать во второй половине дня, тщательно подбирая по размеру.
-
Регулярно ходите пешком, спокойным шагом.
-
Необходимо носить носки без швов, так как на коже ног может появиться раздражение, которое приведет к возникновению других заболеваний.
-
Профессионально обрабатывайте мозоли. Ни в коем случае не срезайте их.
-
Мойте и проверяйте ноги ежедневно. Мыть нужно мягким мылом теплой водой.
-
При обнаружении покраснений, отеков, трещин немедленно обращайтесь к врачу.
-
Держите ногти в форме.
Пожилые люди должны обязательно следить за состоянием здоровья ног, чтобы сохранить мобильность до глубокой старости.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
В клинике «Медицина 24/7» проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
- Общее и биохимическое исследование крови. Общий и биохимический анализы крови при остром панкреатите показывают повышение уровня лейкоцитов, СОЭ, пониженный гематокрит (объем кровяных телец), повышение уровня амилазы, липазы, глюкозы, снижение уровня общего белка, альбуминов, глобулинов, повышение уровня С-реактивного белка, мочевины.
- Биохимический анализ мочи. Исследование мочи показывает повышение уровня амилазы, наличие эритроцитов, лейкоцитов, белков.
- Ионограмма. Это исследование показывает снижение уровней кальция, натрия, калия в крови в результате неукротимой рвоты и обезвоживания организма.
- УЗИ поджелудочной железы и органов брюшной полости. Ультразвуковое исследование показывает увеличение поджелудочной железы, участки неоднородности ее ткани, изменение формы, неровность ее контуров, наличие жидкости в брюшной полости, забрюшинном пространстве.
- Рентген. Рентгенография живота и нижней части легких показывает вздутие кишечника, наличие плеврального выпота.
- Лапароскопия. Это визуальный метод обследования. Через прокол в брюшной стенке внутрь вводится миниатюрная видеокамера с подсветкой, изображение с которой поступает на монитор компьютера. С его помощью врач может установить причину закупорки протока поджелудочной железы, исследовать очаг воспаления, обнаружить геморрагический экссудат, участки некроза ткани, кровоизлияния и другие характерные признаки заболевания.
- КТ. Компьютерная томография помогает обнаружить участки некроза ткани поджелудочной железы, псевдокисты, подробно исследовать структуру органа.
- МРТ. Магнитно-резонансная томография может быть использована для получения дополнительных диагностических данных.
Начало избавления от алкогольной полинейропатии
Болезнь – алкогольная полинейропатия, которая относится к неврологическим недугам, возникает постепенно. Обычно это заболевание возникает из-за постоянных возливаний, длительного по времени запоя. Чтобы приступить к лечению пациент должен полностью избавиться от пагубного пристрастия. Только так применение лекарств и средств народной медицины даст нужный эффект. К тому же требуется организовать правильное питание и свой режим отдыха. Если условия соблюдены, то специалисты приступают к лечению. На основании исследований врачи назначают пациенту лекарства, которые снимают болевые ощущения, а также прибегают в противовоспалительным препаратам. Еще одно незаменимое средство – витамины группы В.
Причины рака ЖКТ
Опухоли пищеварительной системы – достаточно разнородна группа рака. На сегодняшний день не выявлено единой конкретной причины, которая бы провоцировала рост злокачественных онкологических заболеваний желудочно-кишечного тракта. Выделяют влияние негативных внешних факторов в сочетании с генетической предрасположенностью человека к развитию раковых опухолей. Эти сочетания провоцируют трансформацию здоровых клеток пищеварительной системы в неопластические, которые дают начало раковой опухоли.
Общие факторы риска рака ЖКТ актуальны для большинства опухолей. К ним относятся:
- вредные привычки – курение, вейпинг и прием алкоголя в неумеренных дозах;
- старение организма;
- питание с высоким содержанием жиров, красителей, консервантов, химических соединений, канцерогенов;
- хронические воспалительные поражения органов (колиты, панкреатиты, гастрит);
- избыточный вес, ожирение, метаболический синдром;
- длительный и нерациональный прием некоторых лекарственных препаратов.
Для некоторых видов рака типичны и свои дополнительные провоцирующие факторы. Например, для рака желудка типично присутствие в слизистой органа Helicobacter pylori, кислотоустойчивых бактерий, повреждающих клетки. Для рака пищевода одним из провоцирующих факторов становится рефлюксная болезнь – постоянный заброс кислоты из желудка приводит к метаплазии эпителия и инициации рака. Для рака кишечника типичны длительные эпизоды интоксикаций на производстве и в быту. Также провокаторами рака толстой кишки могут стать язвенный колит и полипоз кишечника, пернициозная анемия.
Неврологические заболевания
Одна из основных причин, почему немеют кисти рук, – туннельный синдром запястья. Это состояние возникает при длительном напряжении кисти, в результате которого сдавливаются нервные окончания. Болезни подвержены офисные работники, профессиональные геймеры, музыканты, парикмахеры и многие другие. Обычно при туннельном синдроме немеет только несколько пальцев, а не вся рука, также возникают покалывание и боль.
Ещё одна неврологическая патология, вызывающая онемение рук, – рассеянный склероз. При этой болезни разрушаются белковые оболочки нервов, в результате чего сигналы поступают в мозг с искажениями. При склерозе немеют руки и ноги, возникают нарушения координации и зрения, головные боли, слабость и другие симптомы.





