«гармония»
Содержание:
- Каков механизм потоотделения, и почему увеличивается выработка пота
- Перечень препаратов СИОЗС
- Лечение приливов
- Каким же способом можно лечить ожирение у мужчин?
- Случаи из практики
- Потливость в климакс и при беременности
- Почему болит пятка?
- Кардиологические причины синусовой тахикардии
- Какое потоотделение считается нормальным: нормы, запах
Каков механизм потоотделения, и почему увеличивается выработка пота
Потоотделение необходимо для нормального функционирования организма. С потом выходят лишняя влага и вредные вещества – мочевая кислота, креатинин, соединения серы, холестерин, различные соли.
Процесс регулирует центр потоотделения, расположенный в продолговатом мозгу и передающий команды через нервную систему потовым железам. Система регуляции выработки пота работает автономно, поэтому прекратить потеть по своему желанию невозможно.
Стресс, волнение, повышение окружающей температуры влияют на состояние нервной системы и, соответственно, на потоотделение. В результате активируется работа центра терморегуляции, железы начинают усиленно работать и на коже выступает пот.
Повышенное потоотделение также сопровождает различные болезненные состояния – гормональный дисбаланс, нарушение обмена веществ, почечную дисфункцию, лихорадку. Так организм пытается вывести токсичные вещества через кожу.
Наиболее обильное потоотделение наблюдается в местах скопления потовых желез – под мышками, в паху, на ладонях и ступнях. При выраженном гипергидрозе пот стекает струйками, а на одежде появляются некрасивые мокрые пятна. Постоянная потливость становится причиной психологических комплексов, стрессов, депрессии. Мокрые руки мешают работать музыкантам, врачам, учителям и представителям других профессий.
Перечень препаратов СИОЗС
Целекса (Циталопрам)
Одобренный в 1998 году для лечения депрессии, Целекса (Celexa) стал одним из самых популярных антидепрессантов. По сравнению с другими антидепрессантами, он занял пятое место по эффективности и четвертое по рентабельности. Целекса часто назначают не по назначению, а для лечения панического расстройства и ОКР. Этот препарат продается в виде смеси 50% R-циталопрама и 50% S-циталопрама.
Исследователи обнаружили, что только энантиомер S-циталопрама оказывает антидепрессивное действие, а другая половина препарата относительно бесполезна. В настоящее время создается версия препарата только с активной частью S-циталопрама под маркой Лексапро (Lexapro).
Лексапро (Эсциталопрам)
Одобрен в 2002 году для лечения депрессии и генерализованного тревожного расстройства. Когда исследователи обнаружили, что единственной активной частью препарата Целекса (Celexa) был S-энантиомер, они удалили неактивный R-энантиомер и продали S-энантиомер как новый препарат под названием Лексапро (Lexapro). Другими словами, этот препарат считается улучшенной версией Целекса.
Лексапро работает путем увеличения уровня серотонина между синапсами в мозге. Он блокирует обратный захват серотонина в пресинаптических нейронах. По сравнению с другими СИОЗС этот препарат оказывает наиболее значительное влияние на переносчик серотонина. Некоторые исследователи предположили, что часть R-циталопрама Целекса, ингибирует полный эффект S-циталопрама, делая Лексапро более мощным. Этот препарат по-прежнему является одним из самых популярных СИОЗС на рынке.
Лувокс (Флувоксамин)
Одобренный в 1994 году, Лувокс (Luvox) был одним из первых СИОЗС, использовавшихся для лечения ОКР. Лувокс считается эффективным для лечения депрессии и тревожных расстройств (приступы паники, ПТСР). Препарат действует как селективный ингибитор обратного захвата серотонина и оказывает сильное влияние на переносчик серотонина.
Причина, по которой Лувокс хорошо лечит ОКР, связана с его сродством к рецептору Сигма-1. На рецепторе Сигма-1 этот препарат действует как агонист и влияет на этот рецептор больше, чем любой другой СИОЗС. Агонистическое действие на рецептор Сигма-1 приводит к анксиолитическим эффектам и к улучшению когнитивных функций.
Паксил (Пароксетин)
Одобрен в 1992 году. Используется для лечения депрессии, ОКР, панического расстройства и генерализованного тревожного расстройства. В некоторых случаях пароксетин принимается для лечения ночной потливости, связанной с менопаузой. Паксил (Paxil) считается одним из самых мощных, а также наиболее специфических СИОЗС на рынке.
Он имеет сильное сродство к сайту переносчика серотонина и по сравнению с другими СИОЗС ингибирует обратный захват норадреналина. Он также может влиять на рецепторы сигма-1, что еще более усиливает его анксиолитический эффект. Как и большинство СИОЗС, этот препарат связан с нежелательным прибавления в весе и сексуальной дисфункции. Прекращение приема Паксил является тяжелым из-за его активности и короткого периода полураспада.
Прозак (Флуоксетин)
Одобрен в 1987 году для лечения депрессии. Прозак является одним из первых антидепрессантов в классе СИОЗС. Другие состояния, для которых используется Прозак: ОКР, расстройства пищевого поведения, панических расстройств и трихотилломании. Трихотилломания – психологическое стрессовое заболевание, характеризующееся вырыванием собственным волос
Прозак включен в Список основных лекарственных средств ВОЗ, и признан одним из самых важных лекарств. Прозак работает как СИОЗС, задерживая обратный захват серотонина и увеличивая его уровень. В стандартных дозах он не оказывает значительного влияния на норадреналин и дофамин.
Золофт (Сертралин)
Одобрен в 1991 году для лечения глубокой депрессии, обсессивно-компульсивного расстройства и социальных тревожных расстройств. Другие состояния, которые лечат золофтом: дисморфофобию, ПТСР и преждевременную эякуляцию.
Препарат действует как ингибитор обратного захвата серотонина и связывается, главным образом, с транспортером серотонина. В меньшей степени он действует как ингибитор обратного захвата дофамина. Золофт также выступает в качестве антагониста на рецепторы сигма-1 и альфа-1.
Золофт превосходит Прозак в отношении сна, нарушения веса и когнитивных функций.
Лечение приливов
Существует также целый ряд методов лечения, при помощи которых вы можете контролировать возникновение приливов. Если из-за приливов вам тяжело заниматься повседневными делами, поговорите с кем-то из вашей медицинской бригады. Вам помогут подобрать наиболее подходящий для вас метод лечения.
Заместительная гормонотерапия
Заместительная гормонотерапия, как правило, не подходит тем, кто болен определенными видами рака. Это объясняется тем, что многие виды лечения рака направлены на снижение уровня гормонов, а прием гормонозаместительных препаратов повысит уровень гормонов, из-за чего лечение будет не таким эффективным.
Растительные добавки
Растительные добавки не показали своей эффективности в лечении приливов. Некоторые растительные добавки могут сказываться на лечении рака, так как они могут влиять на уровень гормонов, как и препараты заместительной гормонотерапии.
Прежде чем принимать любые растительные добавки, обсудите это с вашим медицинским сотрудником.
Виды терапии, предлагаемые службой интегративной медицины
Служба интегративной медицины центра Memorial Sloan Kettering (MSK Integrative Medicine Service) предоставляет целый ряд услуг, которые могут помочь вам контролировать приливы, не применяя гормоны, например:
- Иглоукалывание. Иглоукалывание — это вид лечения, предусматривающий введение тонких игл в определенные точки тела.
- Медитация. Медитация — это практика концентрации на своем внутреннем состоянии, позволяющая достичь спокойствия и ясности сознания.
- Гипноз. Сеанс гипноза проводит квалифицированный терапевт. Он поможет вам погрузиться в состояние покоя и расслабленности, чтобы понять, как справиться со своими симптомами и как их контролировать.
Чтобы подробнее узнать о многочисленных услугах, предлагаемых службой интегративной медицины (Integrative Medicine Service) в дополнение к традиционному медицинскому уходу, а также уточнить их стоимость, позвоните по номеру 646-888-0800 или зайдите на веб-сайт: www.mskcc.org/IntegrativeMedicine.
Лекарство
Если приливы представляют для вас проблему, и другие методы не помогли с ними справиться, вам нужно проконсультироваться с вашим медицинским сотрудником по поводу приема лекарств.
Если приливы плохо поддаются контролю, вам могут помочь определенные лекарства. Ваш медицинский сотрудник может посоветовать лекарства, которые разработаны не специально для контроля приливов, но могут эффективно с ними справляться. Это могут быть:
- антидепрессанты, например venlafaxine (Effexor), paroxetine (Paxil) или fluoxetine (Prozac), citalopram (Celexa), escitalopram (Lexapro);
- противосудорожные препараты, например gabapentin (Neurontin).
Прежде чем принимать какие-либо из этих лекарств, обязательно узнайте у вашего медицинского сотрудника о возможных побочных эффектах и о том, как они могут повлиять на лечение рака.
Каким же способом можно лечить ожирение у мужчин?
Это интересует каждого пациента, озабоченного лишним весом, и рекомендаций тут может быть несколько. Первым делом, конечно, крайне желательно соблюдать диету. Это основная и самая жесткая рекомендация. Но соблюдать ее достаточно сложно. Тем не менее вполне возможно немного сбросить лишний вес и добиться улучшения настроения и самочувствия.
Но если вы временно сидели на жесткой диете с большим количеством ограничений, организм так или иначе потребует восполнить утраченные запасы, и, «сойдя» с диеты, возникает риск набрать потерянные килограммы, а иногда – наоборот, увеличить начальную массу тела. Даже без переедания вы рискуете проиграть схватку с обманутым организмом. Поэтому всевозможные диеты крайне нежелательны — для организма это сильный стресс. Наилучшим решением будет в корне поменять пищевые привычки.
Кроме изменения режима питания, необходимо не забывать о физических нагрузках. Оптимальны занятия физкультурой и спортом. Таким образом, наряду с уменьшением потребления калорий вы сможете увеличить расход энергии на физические упражнения. Очень полезно ходить пешком, такие упражнения не требуют какой-то специальной подготовки. Полчаса или немного больше интенсивной ходьбы в день в сочетании с рациональным питанием помогут сбросить вес. Лишней не будет и дополнительная физическая активность.
Если же вы поменяли рацион, до утомления занимаетесь физическими упражнениями, а результаты все равно оставляют желать лучшего, не исключен дефицит тестостерона в организме. А тестостерон – анаболический гормон, который также отвечает и за сжигание жиров.
О нехватке тестостерона в мужском организме можно судить по некоторым косвенным признакам: — половая дисфункция (снижение либидо, преждевременная эякуляция, бесплодие и эректильная дисфункция); — соматические нарушения (проблемы с мочеиспусканием, такие как частые и ночные позывы, нагрубание молочных желез (гинекомастия), боли в суставах и поясничном отделе, общая утомляемость и нарастание жировой ткани); — психоэмоциональные проблемы (депрессивное состояние, сонливость, утомляемость, раздражительность и нервозность, которые могут приводить к проблемам засыпания, бессоннице, ухудшению памяти и низким реакциям на раздражители).
Лабораторная диагностика нехватки тестостерона является завершающим этапом в постановке диагноза. Выяснить уровень общего тестостерона можно, сдав анализ крови на гормоны. Диагноз «гипогонадизм» или дефицит тестостерона врач поставит в случае, если присутствуют описанные выше симптомы, а уровень общего тестостерона в крови не превышает 12 нмоль/л.
Случаи из практики
Мужчина, 38 лет, предприниматель.
В клинический центр вегетативной неврологии обратился родственник больного, живущего в одной из северокавказских республик, где уже третий год его брат ведет «затворнический образ жизни», потому что страдает странным заболеванием. Несколько раз в день, а также по ночам, у него возникает приступ потоотделения такой силы, что больному приходится менять всю одежду и даже переворачивать матрас.
Мы пригласили пациента на обследование и лечение. История болезни этого человека оказалась следующей.
Однажды, после неприятностей, возникших на работе, мужчина пришел домой «на нервах» и вдруг почувствовал, что весь как-то сразу покрылся потом. Он не придал этому серьезного значения, однако ночью внезапная потливость повторилась снова, причем она была настолько сильной, что пришлось поменять все нательное и даже постельное белье.
За несколько последующих дней сформировалась окончательная картина вегетативного приступа. Вот как его описывал сам пациент:
— Вдруг возникает ощущение теплоты во всем теле, кожа становится сухой, а затем – начинаю волноваться и сразу же — мгновенно — все тело покрывается каплями, как в ванной после душа…
Мужчина мылся под горячей водой, переодевался, после чего состояние его постепенно улучшалось (оставалась общая слабость). На протяжении трех лет такое внезапное потение происходило не реже 2-3 раз за день. И обязательно – хотя бы один раз — ночью. «Просыпаюсь от того, что лежу в воде».
Он практически перестал выходить из дома. Находясь на руководящей должности, работал «на телефоне». Стал раздражительным, тревожным, мнительным. Появились периоды депрессивного настроения.
При обследовании в центре вегетативной неврологии были выявлены диффузные расстройства паравертебральных симпатических ганглиев. Проведен курс терапии, после которого мужчина уехал на родину. В настоящий момент приступы периодически случаются, однако их выраженность и частота — минимальны. Он вышел на работу, чувствует себя хорошо.
Мужчина, бизнесмен, 43 года.
В феврале 2009 года в центр вегетативной неврологии обратился пациент с жалобами на выраженную слабость, из за чего не мог выдерживать напряженного ритма работы., выраженную потливость головы и шеи, которая «была видна всем», «просыпаюсь на мокрой подушке» и т.д. Иногда мужчина начинал сильно потеть при минимальном физическом и эмоциональном напряжении.
При опросе выяснилось, что «по необходимости бизнеса» пацент часто вынужден был проводить большое количество встреч и переговоров, многие из которых — в неформальной обстановке. Частый прием алкоголя, с одной стороны, временно улучшал его самочувствие, однако появление сильной слабости, раздражительности и потливости происходило, как правило, на следующий после мероприятия день.
Дополнительные жалобы: боли в пояснице, которые беспокоят давно (диагностирована грыжа, проходит лечение в Центре Дикуля), онемение верхних конечностей в утренние часы.
С учетом данных КИГ и тепловизионой диагностике пациенту была назначена курсовая терапия, рекомендовано отказаться от приема алкоголя как провоцирующего вегетативные приступы, агента.
С момента последнего посещения пациентом клиники прошло два года. В настоящее время жалобы отсутствуют.
Мужчина, 28 лет, полицейский
Похожий случай развития заболевания на фоне частой алкоголизации.
Начало вегетативных расстройств пациент связывает с неприятностями на работе и эпизодом злоупотребления спиртными напитками. «Начало бросать то в жар, то в холод», «стала мокнуть спина». Затем выраженность вегетативных расстройств и их частота стали быстро нарастать. И через месяц пациент имел целый «букет» жалоб, с которыми и обратился за помощью в клинический центр вегетативной неврологии: сильная потливость, заторможенность, постоянное ощущение звона в ушах, чувство нереальности происходящего. Не менее трех раз в день возникали приступы мигрени.
Отмечались также мигрирующие боли в спине (лопатка, поясница, шея).
Лечение привело к такому же быстрому регрессу симптоматики, как и ее нарастание. В течение месяца после десяти дней терапии произошло восстановление сил, исчезли головные боли и шум в ушах, снизилась потливость.
Потливость в климакс и при беременности
У женщин перед наступлением климакса снижается уровень прогестерона и эстрогена и увеличивается количество ФСГ. Это довольно длительный процесс, климакс наступает не за один день. За несколько лет до начала гормональной перестройки женщина ощущает изменения на физиологическом уровне: у неё меняется запах тела, она чаще потеет, быстро набирает вес и тяжело его сбрасывает.
Постепенно уровень женских половых гормонов падает, а мужские половые гормоны (андрогены) вырабатываются больше, чем в период фертильности.
Потливость — это не самая большая проблема, она лишь указывает на необратимые изменения в организме. Если женщина заметила у себя непривычное повышение потоотделения, следует обратиться к специалисту-эндокринологу. Врач проведёт все необходимые анализы и пропишет замещающую гормональную терапию.
Также повышенная потливость нередко случается у беременных женщин, особенно в 1 триместре. Причина — резкая перестройка в организме, вызванная имплантацией эмбриона к стенке матки. Гипоталамус активно стимулирует выработку прогестерона, в то время как другие гормоны производятся в меньших объёмах.
Характерной чертой является потливость стоп, причём независимо от интенсивности физической нагрузки или её отсутствии. При этом на других участках тела возникает обезвоживание и сухость кожи вплоть до шелушения. Это не является патологией, и ко 2 триместру локальный гипергидроз проявляется гораздо слабее.
Почему болит пятка?
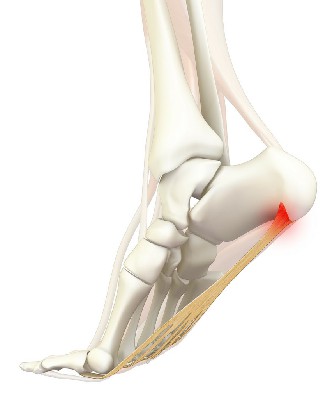
Наиболее распространенная причина боли в пятке (примерно в 80% случаев) — подошвенный (плантарный) фасциит. Это повреждение и утолщение пяточной фасции — толстого пучка волокон, соединяющих пяточную кость с остальными частями стопы. Повреждение пяточной фасции может произойти следующим путем:
- в результате травмы, например, во время бега или танцев — такое повреждение чаще встречается у молодых и физически активных людей;
- в ходе постепенного износа тканей подошвенной фасции — характерно для людей старше 40 лет.
Риск постепенного износа и, как следствие, повреждения подошвенной фасции возрастает у людей с избыточным весом или ожирением, у тех, кто большую часть дня проводит на ногах, а также у любителей обуви на плоской подошве — вьетнамок или шлепанцев.
При подошвенном фасциите чаще встречается боль в пятке после сна. Спустя некоторое время, становится легче, но к середине дня, при долгой ходьбе, боль в пятке вновь усиливается.
Менее распространенные причины боли в пятке
Пяточная шпора — это разрастание костной ткани в виде шипа на пятке. Пяточная шпора часто сочетается с подошвенным фасциитом, являясь его следствием, но может развиваться и самостоятельно, не вызывая боли в пятке.
Усталостный (стрессовый) перелом возникает в результате длительно действующих избыточных нагрузок на пяточную кость при ходьбе, беге, прыжках и др. Чаще встречается у людей, которые занимаются спортом. Реже бывает при остеопорозе — когда пяточная кость теряет прочность и даже обычная ходьба или легкая пробежка может привести к разрушению её структуры. Стрессовый перелом сопровождается ноющими болями, усиливающимися при надавливании на пятку. В месте перелома может быть небольшая припухлость.
Атрофия жировой подушки — истончение слоя жировой ткани под пяточной костью под действием избыточного давления на нее. Прослойка жира между костями стопы и кожей играет важную роль амортизатора при ходьбе, смягчая удары о землю. Риск развития атрофии жировой подушки повышен у женщин, которые подолгу ходят на высоких каблуках, а также у пожилых людей. В редких случаях атрофия жирового слоя на стопе развивается после инъекций кортикостероидов в суставы, а также после переломов. Справиться с этой причиной боли в пятке помогают ортопедические стельки.
Бурсит — это воспаление одной или нескольких синовиальных сумок (небольших мешочков с жидкостью, как правило, расположенных вокруг суставов и между сухожилиями и костями). Около пятки находится три синовиальные сумки, каждая из которых может воспаляться под действием больших нагрузок на стопу или инфекции.
Синдром тарзального (предплюсневого) канала — туннельный синдром, связанный со сдавлением большеберцового нерва в соединительнотканном канале около внутренней лодыжки стопы. Причиной сужения канала может быть повреждение после вывихов, переломов или образование в нем кисты. Для синдрома тарзального канала характерно нарушение чувствительности (от боли до онемения) в ступне и пальцах, в том числе в ночное время, слабость в мышцах стопы. При прощупывании внутренней лодыжки ноги и области вокруг неё боль и неприятные ощущения в ступне усиливаются. Иногда возникает боль в пятке.
Кардиологические причины синусовой тахикардии
Основным способом регуляции частоты сердечных сокращений является электрический импульс, который посылает синусовый узел, находящийся в сердце. Этот импульс распространяется на все мышечные волокна сердца и заставляет их одновременно сокращаться: таким образом реализуется главная функция органа – проталкивать порции крови по магистральным сосудам. Нарушения в работе синусового узла обусловлено воздействием различных веществ (гормонов, химических соединений).
При синусовой тахикардии число сердечных сокращений обычно колеблется в пределах 90 – 120 ударов в минуту, в отдельных случаях оно достигает 150 – 160. Синусовая тахикардия иногда появляется в процессе еды, при физической активности или эмоциональном стрессе. Она возникает при различных заболеваниях и сопровождается характерными для них симптомами.
Так, учащенное сердцебиение – частое явление при миокардитах (воспалениях сердечной мышцы) различного происхождения. При этом наряду с учащенными сердечными сокращениями появляются:
- ощущения перебоев в работе сердца,
- аритмичность сердечных сокращений,
- одышка,
- боли в грудной клетке,
- слабость и утомляемость,
- боли в суставах (не всегда),
- небольшое повышение температуры тела.
Также синусовая тахикардия нередко имеет место при сердечной недостаточности, которая может быть следствием ишемической болезни или пороков сердца. В таких случаях учащенное сердцебиение тоже сочетается с одышкой, слабостью и повышенной утомляемостью, к которым часто присоединяются отеки нижних конечностей. При появлении таких симптомов следует как можно быстрее обратиться к кардиологу. После того как будет устранено основное заболевание, исчезнет и тахикардия.
Помимо этого учащенное сердцебиение – один из симптомов анемии. При малокровии вследствие недостатка гемоглобина уменьшается доставка кислорода к тканям. В качестве компенсаторной реакции синусовый узел начинает генерировать больше электрических импульсов, сердце сокращается чаще, и кровь начинает циркулировать быстрее, чтобы принести к тканям недостающий кислород. Тахикардия при анемии сопровождается рядом дополнительных симптомов:
- одышкой,
- слабостью и головокружением,
- «мушками» перед глазами,
- бледностью (иногда синюшностью) кожных покровов,
- зябкостью,
- выпадением волос и ломкостью ногтей,
- пощипыванием на кончике языка,
- онемением конечностей.
При наличии тахикардии и большинства дополнительных симптомов следует обратиться сначала к терапевту. После сдачи крови на определение уровня гемоглобина и сывороточного железа врач точно установит, есть ли анемия. Если малокровие имеет место, возможно, потребуется консультация и других специалистов для установления истинной причины заболевания.
Артериальная гипотензия – состояние, при котором возникает синусовая тахикардия. Часто ей предшествуют сильные эмоциональные стрессы, нарушения режима сна и бодрствования, недостаточное питание. Помимо учащенного сердцебиения гипотензия характеризуется сонливостью, раздражительностью, апатией, ухудшением памяти, головной болью, тошнотой и головокружением
В таком случае следует обратить внимание на свой образ жизни: нормализовать питание, режим дня и физическую активность
Увеличение частоты сердечных сокращений бывает связано с интоксикациями. Злоупотребление напитками, содержащими кофеин (кофе, чай, энергетические напитки), а также некоторыми лекарственными средствами, приводит к возникновению синусовой тахикардии.
Какое потоотделение считается нормальным: нормы, запах
В норме даже в состоянии покоя у женщин выделяется около 500 мл. пота, у мужчин — 700-1000 мл. Во время болезни, когда повышается температура тела, в сутки вырабатывается около 3000 мл пота. Такие потери необходимо компенсировать, иначе возникнут неприятные последствия — обезвоживание.
Помимо реакций на температуру, потоотделение имеет психогенный характер. Так, апокриновые железы, находящиеся в подмышечных впадинах, в паху, области гениталий активизируются в момент эмоционального возбуждения, при появлении объекта противоположного пола, в процессе ссоры или повышении эмоционально-психического фона
Состав пота этих желёз более концентрирован, он содержит ферменты, обладающие сильным запахом. Однако он не вызывает отторжения, а несёт генетическую информацию. Это так называемые феромоны, которые помогают выбрать подходящего с точки зрения генетики человека.
Неприятный запах пота обусловлен тем, что пот подкожных потовых желёз, эккринов, способен разрушать кератин, покрывающий верхний слой кожи. Живущие на эпидермисе микроорганизмы начинают питаться размягчённым кератином, размножаются, выделяя при этом продукты распада. Именно это становится причиной неприятного запаха.
Особенно он активен в области апокриновых желёз, поэтому важно соблюдать нормы гигиены. Обычно принятие душа или использование влажных салфеток решает проблему излишнего потоотделения, но в некоторых случаях гипергидроз становится патологическим и свидетельствует о серьёзных нарушениях в работе организма





