Вреден ли вейп, iqos и другие альтернативные виды курения
Содержание:
- Популярные вопросы
- Как быстро никотин покидает организм
- Что такое инсульт?
- Таблицы нормы пульса по возрастам
- Желудок и кишечник
- Курить перестал, а боли не уходят?
- Клетки и матриксы — основа основ для тканевой инженерии
- Анализы крови
- Как изменяется состав крови при курении
- Неровный пульс как результат тахикардии
- 2.Механизм действия
- Какие у курильщика возникают проблемы, связанные с кровообращением
- «Плюсы» и минусы влияния никотина на мозговую деятельность
- Геморрагический инсульт
Популярные вопросы
Какие есть факторы риска развития атеросклероза сосудов ног?
Курение, ожирение, гиподинамия, преобладание в рационе жирной пищи животного происхождения, высокое артериальное давление, сахарный диабет, постменопауза, повышенный уровень холестерина в крови.
Какие существуют методы лечения атеросклероза сосудов нижних конечностей?
В начальной стадии применяется консервативная терапия. Убрать атеросклеротические бляшки препаратами нельзя, но можно слегка уменьшить и замедлить их дальнейшее разрастание. Назначаются лекарства для предотвращения образования тромбов, улучшения микроциркуляции, снижения болевого синдрома, расширения сосудов. Если консервативное лечение перестает работать, показана операция. Может применяться баллонная дилатация, ангиопластика, шунтирование, тромбинтимэктомия.
К чему может привести атеросклероз сосудов нижних конечностей?
Вы не сможете ходить и будете прикованы к постели. Потому что малейшее движение сопровождается болью: потребность в кислороде в движении увеличивается, но состояние сосудов не способно её удовлетворить. Затем боль появляется в покое: настолько сильная, что лишает человека сна. Нога синеет. Появляются трофические язвы, развивается гангрена. Запущенный атеросклероз – частая причина ампутации конечности. Атеросклероз сосудов ног – заболевание с достаточно высокой летальностью.
Как предотвратить атеросклероз ног?
Существуют достаточно эффективные меры профилактики, позволяющие снизить риск не только атеросклероза ног, но также инфаркта, инсульта и других опасных сосудистых заболеваний. Для этого необходимо:
- не допускать чрезмерного увеличения веса;
- не курить;
- употреблять больше фруктов и овощей, меньше жирной пищи животного происхождения;
- вести физически активный образ жизни;
- следить за артериальным давлением, в случае развития гипертонической болезни своевременно принимать назначенные врачом антигипертензивные препараты;
- получать заместительную гормональную терапию в постменопаузе;
- пациенты с сахарным диабетом должны получать необходимое лечение для нормализации углеводного обмена;
- нужно после 40 лет регулярно сдавать кровь на холестерин, в случае его повышения необходимо принимать назначенные врачом препараты (статины).
Что делать после хирургического лечения?
После операции нужна реабилитация. Она ставит своей целью нормализацию системы коагуляции, устранение спазма сосудов, стимулирование коллатералей (обходных путей кровоснабжения), нормализацию трофики конечностей. Для этого используют баротерапию, УФО крови, плазмаферез, физиотерапию, лечебную физкультуру.
Нужно ли менять образ жизни после лечения?
Менять образ жизни нужно. Один только отказ от курения на фоне атеросклероза ног ведет к увеличению расстояния безболезненной ходьбы в 2 раза. Другие ограничения:
- не ходить в баню и не перегревать ноги другими способами;
- часто ходить, чтобы развивать коллатеральные сети артерий;
- избегать обезвоживания;
- принимать меры по предотвращению повторного формирования холестериновых бляшек, которые мы уже рассмотрели выше.
Врач назначит вам препараты, которые нужно будет принимать постоянно. Это могут быть лекарства для снижения уровня холестерина, предотвращения образования тромбов, снижения артериального давления.
- Губанова Т.А. Особенности амбулаторно-поликлинической помощи больным с облитерирующим атеросклерозом артерий нижних конечностей / Т.А. Губанова // Здоровье и образование в XXI веке. — 2008. — № 7. — С. 315-317.
- Казанцев А.В. Новый подход к хирургической тактике при облитерирующем атеросклерозе артерий нижних конечностей / А.В. Казанцев, Е.А. Корымасов // Саратовский научно-медицинский журнал. — 2010. — Т. 6. — № 4. — С. 850-856.
- Кузнецов М.Р. Основные принципы диагностики и лечения облитерирующего атеросклероза артерий нижних конечностей / М.Р. Кузнецов // Лечебное дело. — 2008. — № 1. — С. 3-8.
- Подрезенко Е.С. Влияние факторов риска на развитие облитерирующего атеросклероза сосудов нижних конечностей / Е.С. Подрезенко, С.С. Дунаевская // Здоровье — основа человеческого потенциала: проблемы и пути их решения. — 2012. — С. 576-578.
- Фаттахов В.В. Облитерирующий атеросклероз нижних конечностей в практике поликлинического хирурга / В. В. Фаттахов // Практическая медицина. — 2010. — № 2 (41). — С. 126-130.
Как быстро никотин покидает организм
После вдыхания никотин быстро всасывается в кровеносное русло и уже через несколько секунд попадает в головной мозг. Период полувыведения (то время, за которое концентрация вещества падает вдвое) составляет около 2 часов. В зависимости от стажа курения, способа употребления табака скорость поступления и метаболизма может различаться. Информация об этом помогает понять:
- с какой частотой человек испытывает потребность «затянуться»;
- как правильно подбирать терапию для облегчения синдрома отмены.
Около 30% никотина, поступившего в организм, выводится в неизмененном виде, оставшиеся 70% — в виде нетоксичного котинина. Полный цикл распада никотина занимает около 6-8 часов. Отвечая на вопрос, сколько выводится никотин из организма, специалисты, называют сроки 1-2 дня.
Интересно, что название метаболита котинина — анаграмма слова «никотин». Вещество имеет сродство к Н-холинорецепторам, оказывая слабое противотревожное и антипсихотическое действие. Его период полувыведения занимает до 20 часов. Изучение давности последнего употребление медицинских препаратов или курения оценивают по наличию котинина и никотина в моче.
Что такое инсульт?
Заболевание представляет собой острое нарушение кровообращения в головном мозге человека. Приступ развивается стремительно. Чтобы человек серьезно пострадал – порой необратимо – требуется от нескольких минут до нескольких часов. Медики называют пределом оказания эффективной помощи временной промежуток в 6 часов. После этого восстановиться пациент уже не сможет, если выживет. Последствия инсульта – это гибель клеток мозга в связи с кислородным голоданием.
Наиболее распространены два вида инсульта:
- По ишемическому типу (ишемический) – занимает долю 75%. Особенность этой патологии – закупорка сосудов либо их сдавливание. Повреждение случается в результате наличия эмболии, тромбоза и некоторых других патологий крови, сосудов, сердца. Смертность – до 15%.
- По геморрагическому типу (геморрагический) – происходит в 20-25% случаев. При этом типе инсульта сосуды разрываются, происходит кровоизлияние в мозг. Смертность – до 35%.
Очень редко (до 7% случаев) происходит субарахноидальное кровоизлияние. Его причины – черепно-мозговые травмы либо разрыв артериальной аневризмы (тоже по причине травмирования пациента). В этом случае кровоизлияние направлено в пространство между мягкой и паутинной оболочками головного мозга. В результате такого «удара» умирает более половины пострадавших.
Пройти обследование вы можете в нашей клинике по адресу: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Таблицы нормы пульса по возрастам
Чтобы узнать, соответствует ли ваш пульс норме для здоровых людей, его следует измерить и сравнить с представленными показателями в таблице по возрасту. При этом отклонение от указанного норматива будет в большинстве случаев указывать на неудовлетворительное функционирование сосудистых стенок или неверную работу кровеносной системы в целом.
Для мужчин
| Физическое состояние | 1 возрастная категория | 2 возрастная категория | 3 возрастная категория | 4 возрастная категория | 5 возрастная категория | 6 возрастная категория |
|---|---|---|---|---|---|---|
| Таблица по возрасту для мужчин | 18 — 25 лет | 26 — 35 лет | 36 — 45 лет | 46 — 55 лет | 56 — 65 лет | 65 и старше |
| Атлеты | 49-55 уд. мин. | 49-54 уд. мин. | 50-56 уд. мин. | 50-57 уд. мин. | 51-56 уд. мин. | 50-55 уд. мин. |
| Отличное | 56-61 уд. мин. | 55-61 уд. мин. | 57-62 уд. мин. | 58-63 уд. мин. | 57-61 уд. мин. | 56-61 уд. мин. |
| Хорошее | 62-65 уд. мин. | 62-65 уд. мин. | 63-66 уд. мин. | 64-67 уд. мин. | 62-67 уд. мин. | 62-65 уд. мин. |
| Лучше среднего | 66-69 уд. мин. | 66-70 уд. мин. | 67-70 уд. мин. | 68-71 уд. мин. | 68-71 уд. мин. | 66-69 уд. мин. |
| Среднее | 70-73 уд. мин. | 71-74 уд. мин. | 71-75 уд. мин. | 72-76 уд. мин. | 72-75 уд. мин. | 70-73 уд. мин. |
| Хуже среднего | 74-81 уд. мин. | 75-81 уд. мин. | 76-82 уд. мин. | 77-83 уд. мин. | 76-81 уд. мин. | 74-79 уд. мин. |
| Плохое | 82+ уд. мин. | 82+ уд. мин. | 83+ уд. мин. | 84+ уд. мин. | 82+ уд. мин. | 80+ уд. мин. |
На то, какой у человека пульс, сказывается его тренированность и привычка к частым нагрузкам, которые требуют выносливости — например, к бегу на средние и длинные дистанции, ходьбе, гребле, езде на велосипеде, плаванию. Сердечная мышца у таких спортсменов способна прокачивать тот же объем крови за меньшее число сокращений (синдром спортивного сердца).
Для женщин
| Физическое состояние | 1 возрастная категория | 2 возрастная категория | 3 возрастная категория | 4 возрастная категория | 5 возрастная категория | 6 возрастная категория |
|---|---|---|---|---|---|---|
| Таблица по возрасту для женщин | 18 — 25 лет | 26 — 35 лет | 36 — 45 лет | 46 — 55 лет | 56 — 65 лет | 65 лет и старше |
| Атлеты | 54-60 уд. мин. | 54-59 уд. мин. | 54-59 уд. мин. | 54-60 уд. мин. | 54-59 уд. мин. | 54-59 уд. мин. |
| Отличное | 61-65 уд. мин. | 60-64 уд. мин. | 60-64 уд. мин. | 61-65 уд. мин. | 60-64 уд. мин. | 60-64 уд. мин. |
| Хорошее | 66-69 уд. мин. | 65-68 уд. мин. | 65-69 уд. мин. | 66-69 уд. мин. | 65-68 уд. мин. | 65-68 уд. мин. |
| Лучше среднего | 70-73 уд. мин. | 69-72 уд. мин. | 70-73 уд. мин. | 70-73 уд. мин. | 69-73 уд. мин. | 69-72 уд. мин. |
| Среднее | 74-78 уд. мин. | 73-76 уд. мин. | 74-78 уд. мин. | 74-77 уд. мин. | 74-77 уд. мин. | 73-76 уд. мин. |
| Хуже среднего | 79-84 уд. мин. | 77-82 уд. мин. | 79-84 уд. мин. | 78-83 уд. мин. | 78-83 уд. мин. | 77-84 уд. мин. |
| Плохое | 85+ уд. мин. | 83+ уд. мин. | 85+ уд. мин. | 84+ уд. мин. | 84+ уд. мин. | 84+ уд. мин. |
Движение помогает тренировать органы крови; кардионагрузки (от греческого kardio, сердце) при регулярности значительно повышают как длину жизни, так и ее качество. И для них не требуется никаких специальных средств: даже обычная прогулка (даже необязательно каждый день!) субъективно быстрым шагом вместо неподвижности принципиально улучшает состояние.
В детстве пульс – весьма непостоянная величина и часто меняется. У новорожденного сердце сокращается с частотой, в 2 раза более высокой, чем у взрослого человека. Чем старше ребенок, тем значения ближе к взрослым. В подростковом возрасте (около 15-18 лет) частота пульса постепенно снижается и сравнивается с показателями сердцебиения взрослых людей.
Желудок и кишечник
Табачный дым на органы пищеварения оказывает химическое, термическое и механическое воздействие. Токсины попадают в желудок и кишечник через полость рта и с кровотоком. Их работу контролирует центральная нервная система, которая также подвергается поражению. В результате совокупности механизмов развиваются следующие болезни, вызванные курением:
Выраженное выделение слюны и желудочного сока приводит к появлению язвы или хронического гастрита. После сигареты наблюдается сильное торможение эвакуации пищи, иногда желудок совсем перестает сокращаться. Одновременно угнетается моторика кишечника. Этим поясняется снижение веса и нарушение аппетита.
Доказано, что при постоянном потреблении табака происходит увеличение печени. Но если человек бросает курить, то она снова приходит в норму.
Довольно часто привычке сопутствует панкреатит. Воспаление возникает в результате нарушения выделения соков поджелудочной железы и дискинезии желчного пузыря под влиянием табачных ядов.
Снижение скорости передвижения пищевого комка вызывает застой каловых масс и запоры. В результате интоксикация усиливается. Часто стул выходит непереваренным, и полезные элементы не усваиваются организмом с пищей.
Курить перестал, а боли не уходят?

Отказ от курения
Вы, собрав волю в кулак и устав от боли в области сердца после курения, решили бросить курить. Но почему по-прежнему болит сердце? Прежде всего Вам нужно обратиться к врачу и выяснить, не сформировалась ли у Вас органическая сердечная патология? Если все анализы и обследования в норме, следует понимать, что изменения в организме, формировавшиеся годами под влиянием сигаретного дыма не проходят за один день без сигарет.
Дайте Вашему сердцу время, скоро Вы почувствуете неоспоримые плюсы своего решения бросить курить. Давление крови придёт в норму, боли в сердце больше не будут Вас беспокоить, улучшиться кровообращение, цвет лица, состояние ногтей и зубов, вкусовые ощущения. Но самое главное, сигарета больше не будет управлять Вами и влиять на Ваше психологическое и физическое здоровье.
Бросить курить — значит стать хозяином своей жизни, забыть про болезни сердца и сосудов, обрести хорошее самочувствие!
Клетки и матриксы — основа основ для тканевой инженерии
Наиболее важным элементом успеха является наличие необходимого количества функционально активных клеток, способных дифференцироваться, поддерживать соответствующий фенотип и выполнять конкретные биологические функции. Источником клеток могут быть ткани организма и внутренние органы. Возможно использование соответствующих клеток от пациента, нуждающегося в реконструктивной терапии, или от близкого родственника (аутогенных клеток). Могут быть использованы клетки различного происхождения, в том числе первичные (рис. 2) и стволовые клетки (рис. 3).
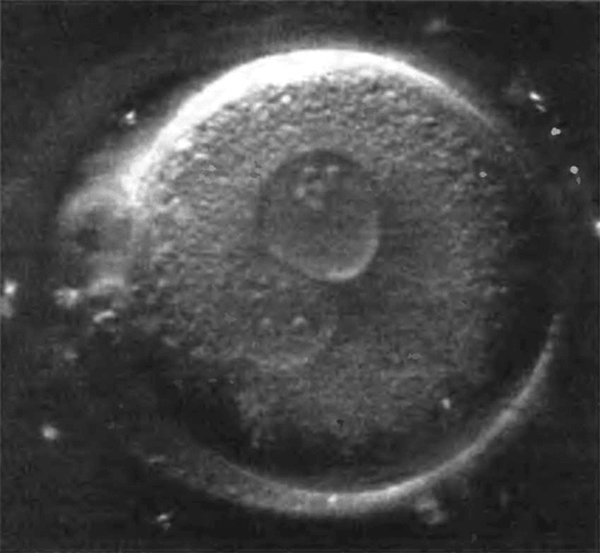
Рисунок 2. Первичная клетка человека.
библиотека Федерации Киокушинкай г. Южноуральска
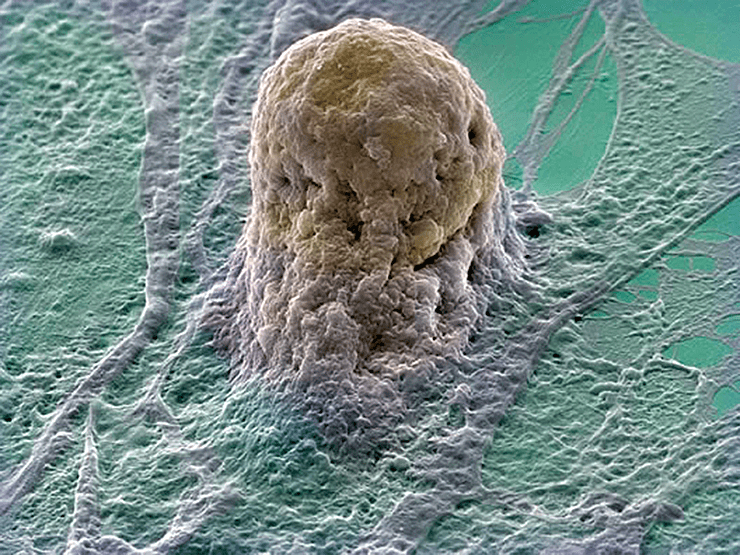
Рисунок 3. Стволовая клетка человека.
Первичные клетки — это зрелые клетки определенной ткани, которые могут быть взяты непосредственно от организма-донора (ex vivo) хирургическим путем. Если первичные клетки взяты у определенного организма-донора, и впоследствии необходимо имплантировать эти клетки ему же в качестве реципиента, то вероятность отторжения имплантированной ткани исключается, поскольку присутствует максимально возможная иммунологическая совместимость первичных клеток и реципиента. Однако первичные клетки, как правило, не способны делиться — их потенциал к размножению и росту низок. При культивировании таких клеток in vitro (посредством тканевой инженерии) для некоторых типов клеток возможна дедифференцировка, то есть потеря специфических, индивидуальных свойств. Так, например, хондроциты, вводимые в культуру вне организма, часто продуцируют фиброзный, а не прозрачный хрящ.
Поскольку первичные клетки не способны делиться и могут потерять свои специфичные свойства, возникла необходимость альтернативных источников клеток для развития технологий клеточной инженерии. Таковой альтернативой стали стволовые клетки.

Рисунок 4. Биокерамические изделия из ортофосфатов кальция.
Для направления организации, поддержания роста и дифференцировки клеток в процессе реконструкции поврежденной ткани необходим специальный носитель клеток — матрикс, представляющий из себя трехмерную сеть, похожую на губку или пемзу (рис. 4). Для их создания применяют биологически инертные синтетические материалы, материалы на основе природных полимеров (хитозан, альгинат, коллаген) и биокомпозиты. Так, например, эквиваленты костной ткани получают путем направленной дифференцировки стволовых клеток костного мозга, пуповинной крови или жировой ткани в остеобласты, которые затем наносят на различные материалы, поддерживающие их деление (например, донорскую кость, коллагеновые матрицы и др.).
Анализы крови
Кардиолог может порекомендовать сдать анализы на холестерин, глюкозу, мочевую кислоту.
Эти показатели отражают состояние обмена веществ в организме: жирового, белкового, углеводного. Отклонение от нормы по этим показателям может говорить о повышенном риске инсульта, инфаркта.
Симптомы, на которые имеет смысл обратить внимание
В первую очередь – уровень давления. Повышение давления – это всегда признак, что необходимо обратиться к врачу. О повышенном давлении косвенно могут говорить такие признаки, как головные боли, покраснение кожи, шум в ушах, головокружения.
Боли в грудной клетке, особенно, — связанные с ходьбой, с физической нагрузкой. Также боль в груди может появляться при повышении давления, при стрессе. Такие боли, скорее всего, указывают на заболевания сердца. Болевой синдром может быть как постоянным, так и появляться только при нагрузке, а в покое утихать.
Одышка – еще один достаточно частый симптом проблем с сердцем.
Важно понимать, что заболевания сердца нередко протекают бессимптомно или со слабовыраженными симптомами. И с возрастом риск их развития возрастает в разы
Поэтому любому мужчине старше 40 лет и женщине старше 50 лет необходимо регулярно профилактически посещать кардиолога. Хотя бы раз в году прийти, выполнить ЭКГ, посмотреть, все ли в порядке.
Большинство заболеваний сердца, «пойманных» на начальном этапе, успешно лечатся. Просто поразителен контраст между тем, насколько не сложная профилактика сердечно-сосудистых заболеваний и насколько тяжелые последствия они могут иметь!
Как изменяется состав крови при курении
Никотин отрицательно влияет на состав крови. У курящего человека увеличиваются показатели гематокрита, изменяется содержание эритроцитов, лейкоцитов, тромбоцитов и гемоглобина. Вызываемые изменения крови повышают риск развития кардиоваскулярных патологий.
Изменение уровня гемоглобина
Роль гемоглобина – доставка кислорода к клеткам и тканям организма. В результате курения незначительно повышается содержания этого белка в крови. Это объясняется тем, что организм пытается компенсировать развивающееся кислородное голодание.
В крови курильщиков примерно 5 % всего гемоглобина превращены в карбоксигемоглобин. Это химическое соединение появляется в результате реакции гемоглобина с угарным газом. Оно не может присоединять кислород.
Несмотря на то, что уровень гемоглобина повышен, организм продолжает испытывать гипоксию. Это отрицательно сказывается на работе всех жизненно важных органов. Из-за кислородного голодания изменяется обмен веществ. Значительно повышается риск образования кровяных сгустков – тромбов, развития инфаркта и инсульта.
Влияние на эритроциты
Постоянное курение влияет на уровень красных кровяных телец. У курящего человека этот показатель повышается примерно на 12 %. Из-за никотина значительно повышается и уровень так называемых деформированных эритроцитов.
На фоне таких изменений повышается показатель пластичности крови. Ткани же испытывают недостаток кислорода, несмотря на то, что количество красных кровяных телец значительно превышает норму.
Из-за эритроцитоза увеличивается объем циркулирующей крови, повышается ее вязкость. У пациента могут развиваться головные боли, у него значительно повышается артериальное давление. Последствия таких изменений – поражение сосудов ног и развитие облитерирующего эндартериита, инфаркт или инсульт.
У курящего человека повышается показатель скорости эритроцитов.
Изменение количества эритроцитов
Никотин способствует росту количества белых кровяных телец. В среднем их показатели увеличиваются на 10 – 11%. Повышение уровня этих форменных элементов ведет к лейкоцитозу.
Детальное изучение лейкоцитов показывает повреждение участков их ДНК. Изменение состава крови указывает на то, что у человека поражается иммунная система.
Лейкоцитарная формула курящего человека изменяется в сторону нейтрофилеза и моноцитоза. Это может вызывать такие симптомы, как повышенная утомляемость, повышение температуры тела.
Тромбоциты
Эти кровяные клетки отвечают за процессы свертываемости. Никотин способствует склеиванию этих клеток. В результате курения количество тромбоцитов постепенно увеличивается. Несмотря на это, клетки не выполняют своих функций из-за признаков дистрофии.
На фоне хронической никотиновой интоксикации и склеивания тромбоцитов происходит отек стенок сосудов. Изменение состава крови приводит в конечном итоге к развитию сердечно-сосудистых болезней.
Уровень глюкозы
Никотин способствует повышению уровня гликемии. Этот эффект больше заметен у людей, страдающих сахарным диабетом. Причина повышения уровня глюкозы – интенсивное образование дофамина, норадреналина, адреналина, серотонина и прочих гормонов стресса. А организм реагирует на стресс не иначе, как повышением содержания сахара.
Высокий уровень глюкозы приводит к сужению кровеносных сосудов и перегружает сердце. Такие изменения приводят к образованию тромбов, быстрому прогрессированию сердечно-сосудистых болезней с высоким риском летального исхода.
Изменения уровня холестерина
Никотин повышает уровень холестерина. Это способствует развитию атеросклероза. На фоне этого заболевания повышается кровяное давление и ухудшается питание тканей, органов кислородом.
Неровный пульс как результат тахикардии
Если неровный пульс является следствием развития тахикардии, то сначала врач должен диагностировать конкретную форму такого нарушения:
- пароксизмальная – периодически пульс становится абсолютно ровным;
- желудочковая – чаще всего провоцируется патологиями сердца (например, ишемической болезнью);
- рецидивирующая – проблемы с пульсом повторяются с четкой периодичностью;
- трепетание предсердий – присуще людям в пожилом и в особенности старческом возрасте;
- фибрилляция предсердий – происходит в возрасте старше 25 лет.
По статистике, 80% случаев диагностирования тахикардии связано со старением организма, в 10% провоцирующим фактором становится нарушение обмена веществ, и в последнем случае неровный пульс может быть выявлен даже у ребенка 10-летнего возраста. Но основными причинами тахикардии считаются:
- миопатия – патология, связанная с трансформацией мышечной ткани в соединительную;
- почечная недостаточность – особенно, если она протекает в тяжелой форме;
- «легочное сердце» — гипертрофия камер органа;
- опухоли с локализацией возле или непосредственно в сердце злокачественного/доброкачественного характера.
Провоцирующим фактором может выступить прием алкогольных напитков, кофе, табакокурение, а также употребление лекарственных средств, стимулирующих центральную нервную систему.
Признаки и симптомы
Симптомы тахикардии:
- сердце бьется с перебоями – «удары пропускаются»;
- сердечный ритм значительно учащается и становится неровным, нестабильным;
- усталость приходит даже при отсутствии физических нагрузок;
- учащается дыхание – иногда возникает одышка, чувство нехватки воздуха.
Если эти признаки не стали поводом визита к врачу, то состояние человека ухудшится и его могут беспокоить:
- периодическое потемнение в глазах;
- регулярные головокружения;
- кратковременные обмороки;
- понижение артериального давления.
Особенно тяжелые случаи сопровождаются выраженными симптомами сердечной недостаточности, возможна остановка сердца.
Лечение
Лечение тахикардии начинается с диагностики: обязательно проверяется гормональный фон пациента, проводят обследования на предмет выявления патологий сердца. По результатам диагностических мероприятий назначается терапевтическое лечение: медикаментозное (успокоительные/седативные, сосудоукрепляющие или направленные на лечение основного заболевания), коррекция рациона питания, отказ от вредных привычек, лечебная физкультура.
2.Механизм действия
К деконгестантам относят вещества-медиаторы (посредники), способные вызывать рефлекторное повышение концентрации определенных гормонов на локальном участке слизистой оболочки. Под «определенными гормонами» подразумеваются адреналин и норадреналин, – т.н. гормоны страха и бодрствования, природная роль которых заключается в том, чтобы в критической, опасной ситуации резко повысить тонус сосудов, сузить просвет, повысить кровяное давление, «разогнать» частоту сердечных сокращений и одновременно расширить сосуды головного мозга, а также подавить болевой синдром и предотвратить гиповолемический шок в случае тяжелой травмы. Этот выработанный эволюцией биохимический механизм призван по мере необходимости переводить жизнедеятельность организма в форсированный режим (кратковременный, поскольку никакой форсаж по определению не может продолжаться долго без саморазрушения системы), обеспечивая максимально быструю и хладнокровную реакцию с «ясной головой», – что, разумеется, повышает шансы на выживание в ситуации охоты, внезапного стихийного бедствия, нападения дикого зверя или враждебной трибы.
Препараты, стимулирующие рефлекторную секрецию указанных гормонов за счет искусственного раздражения адренорецепторов, при местном применении приводят к т.н. анемизации: количество крови в капиллярах резко сокращается, слизистая бледнеет (уходит воспалительная гиперемия, т.е. покраснение за счет прилива крови), «спадает» в объеме; очень быстро, буквально на глазах, редуцируется отечность.
На сегодняшний день разработаны деконгестанты как немедленного и краткосрочного действия, так и относительные пролонги, действие которых продолжается достаточно долго.
Какие у курильщика возникают проблемы, связанные с кровообращением
При продолжительном курении у человека поражаются сосуды и сердце. У курильщика наблюдаются такие явления:
- значительное повышение артериального давления;
- учащение частоты сердечных сокращений;
- устойчивое сужение артериол;
- отложение на внутренних стенках сосудов холестериновых бляшек;
- образование сгустков крови – тромбов;
- повышение вязкости крови за счет склеивания тромбоцитов;
- нарушение метаболических процессов, которые, в свою очередь, приводят к повышенному тромбообразованию, склерозированию сосудов;
- уменьшение концентрации простациклина – вещества, от которого зависит расширение сосудов и капилляров.
Все указанные явления приводят к развитию большого количества заболеваний, которые требуют продолжительного лечения. Хронические заболевания ухудшают качество жизни больных, ведут к старению организма.
«Плюсы» и минусы влияния никотина на мозговую деятельность
Нередко человек продолжает курить, потому что искренне убежден в пользе табака для организма, в его оздоравливающем и расслабляющем действии на психику. Наиболее частые заблуждения курильщиков следующие:
-
Курение помогает держать под контролем вес за счет уменьшения аппетита,
-
Никотин успокаивающе влияет на организм и лучше лекарств справляется со стрессом,
-
Сигарета позволяет сконцентрироваться,
-
Курение помогает легче преодолеть ожидание, успешно справляется со скукой.
Только малая доля курильщиков отмечает практически мгновенное возвращение негативных эмоций практически сразу после завершения перекура. Не помня нормального состояния организма, зависимые ищут причины вызванной никотином сонливости и постоянной усталости. Мало кто задумывается, что временное повышение концентрации и внимания заканчивается повышением давления и учащенным сердцебиением.
Между тем, отрицательных сторон намного больше и все они реальны. Доказано, что курение:
-
Ухудшает память и интеллект,
-
Приводит к нехватке кислорода, замедляющей мыслительные процессы,
-
Нарушает психологическое и эмоциональное состояние человека,
-
Вызывает раздражительность и необъяснимый гнев,
-
Формирует зависимость,
-
Держит организм в постоянном напряжении, усугубляет стресс,
-
Отрицательно сказывается на здоровье окружающих (особенно детей),
-
Повышает риски возникновения серьезных заболеваний.
Геморрагический инсульт
При геморрагической форме инсульта наблюдаются следующие состояния:
- резкий скачок артериального давления;
- побледнение или покраснения кожи лица;
- потеря сознания;
- резкое изменение температуры тела;
- расстройства работы сердца и дыхания.
Эти состояния развиваются внезапно и за очень короткий отрезок времени, поэтому признаки приближения геморрагического инсульта практически незаметны.
Что делать, если есть признаки нарушения мозгового кровообращения
При появлении ранних симптомов инсульта требуется правильное лечение, назначить которое может только врач-невролог. Самолечение может привести к ухудшению состояния больного и даже к летальному исходу.
Ранние симптомы инсульта требуют обязательного проведения адекватного лечения современными лекарственными препаратами. Их вид, дозировку и кратность использования определяет только специалист-невролог. Самолечение при таком диагнозе абсолютно противопоказано. Оно способно существенно ухудшить состояние больного, а также привести к летальному исходу.
Кроме приема лекарственных средств, врач обязан посоветовать своему пациенту изменить образ жизни:
скорректировать рацион питания и исключить употребление в пищу продуктов, перенасыщенных холестерином и жирами;
уделить особое внимание адекватным физическим нагрузкам;
проводить больше времени на улице, посещать бассейн, заниматься фитнесом;
регулярно измерять артериальное давление;
контролировать уровень сахара в крови.
Признаки инсульта
Для обучения сотрудников скорой помощи в США был разработан простой тест FAST (Face Arms Speech Time):
- «Face» (лицо) — осматриваем мимику, можно предложить человеку улыбнуться, при инсульте это не получится или улыбка будет искривлена (асимметрия лица — симптом инсульта);
- «Arms» (руки) — просим человека удержать руки на весу или поднять их вверх (при инсульте одна из рук может опускаться);
- «Speech» (речь) — предлагаем произнести какое-нибудь простое предложение (заболеванию свойственна неразборчивость речи);
- «Time» (время) — на счету каждая секунда. Если человек обладает хоть одним из этих симптомов, следует немедленно вызвать скорую.
Еще один признак инсульта:
предложите человеку показать язык (если он повернут, искривлен или находится в неестественном положении, то это признак инсульта).
Если проблемы возникнут даже с одним из этих заданий — сразу звоните в скорую медицинскую помощь и описывайте симптомы по телефону.
Если в течение 3 часов с момента приступа острого нарушения мозгового кровообращения прибудет бригада врачей и окажет помощь, то последствия приступа будут менее тяжелыми и могут даже не проявиться.






