Строение глаза человека
Содержание:
- Реакция зрачка на стимуляторы
- Строение переднего отрезка глаза
- Лечение макулярного разрыва
- Строение зрачка глаза
- Патологическое сужение зрачка
- Что такое миоз зрачка? Виды симптома и подходы к лечению
- Внутреннее ядро глаза —
- Симптомы при макулярном разрыве
- Что провоцирует возникновение дальнозоркости?
- Обследование и лечение бельма
- Мидриаз зрачка — классификация, лечение
- Заболевания с похожими симптомами
Реакция зрачка на стимуляторы
Психостимуляторы – наркотики, которые возбуждают нервную систему. К ним относятся Кокаин, Амфетамин, Экстази, ЛСД, Первитин, Мефедрон (Соль).
Глаза наркомана, употребляющего стимуляторы, могут в течение нескольких дней иметь расширенные зрачки. Происходит это из-за сильнейшего перевозбуждения симпатической нервной системы. Действие психостимуляторов на организм продолжается в течение 1-2 дней, и все это время зрачок не сужается.
Симптомы приема стимуляторов и опиумных наркотиков легко проверить. Человеку светят в глаза фонариком, после чего резко отводят луч света в сторону, и повторяют процедуру. Если реакции нет, или она незначительна – это серьезный симптом наркозависимости.

Глаза наркомана
Строение переднего отрезка глаза
Свет, попадая в глаз, сначала проходит через роговицу — прозрачную линзу, имеющую куполообразную форму (радиус кривизны примерно 7,5 мм, толщина в центральной части примерно 0,5 мм). В ней отсутствуют кровеносные сосуды и имеется много нервных окончаний, поэтому при повреждениях или воспалении роговицы развивается так называемый роговичный синдром, (слезотечение, светобоязнь и невозможность открыть глаз).
Передняя поверхность роговицы покрыта эпителием, который обладает способностью к регенерации (восстановлению) при повреждении. Глубже располагается строма, состоящая из коллагеновых волокон, а изнутри роговица покрыта одним слоем клеток — эндотелием, который при повреждении не восстанавливается, что приводит к развитию дистрофии роговицы, то есть к нарушению её прозрачности.
Поэтому во время проведения полостных операций глаза (когда манипуляции проводятся с внутренней стороны роговицы) этот слой всегда требует защиты специальными веществами — вискоэластиками.
Радужка представляет собой диафрагму с отверстием в центре — зрачком, диаметр которого может меняться в зависимости от освещения, регулируя поток света, попадающего в глаз.
За радужкой располагается хрусталик — ещё одна линза, преломляющая свет. Оптическая сила этой линзы меньше, чем у роговицы — она составляет примерно 18-20 диоптрий. Хрусталик по всей окружности имеет похожие на нити связочки (так называемые цинновые), которые соединяются с цилиарными мышцами, располагающимися в стенке глаза. Эти мышцы могут сокращаться и расслабляться. В зависимости от этого цинновы связки могут также расслабляться или натягиваться, в результате чего радиус кривизны хрусталика меняется — поэтому человек может видеть чётко как вблизи, так и вдали.
Эта способность, называемая аккомодацией, с возрастом (после 40 лет) теряется из-за уплотнения вещества хрусталика — зрение вблизи ухудшается.
Иногда цинновы связки полностью или частично отрываются (в результате травмы или с возрастом) от места своего прикрепления и хрусталик меняет своё положение — происходит его так называемый подвывих или вывих. При наличии катаракты такое положение хрусталика может вносить свои коррективы в операцию по ее удалению.
Хрусталик по своему строению похож на имеющую одну косточку виноградину — в нём есть оболочка — капсульный мешок, более плотное вещество — ядро (напоминающее косточку), и менее плотное вещество (напоминающее виноградную мякоть) — хрусталиковые массы. В молодости ядро хрусталика мягкое, однако, к 40-50 годам оно уплотняется. Передняя капсула хрусталика обращена к радужке, задняя — к стекловидному телу, а границей между ними служат цинновы связки. Такое подробное описание анатомии хрусталика даст нам возможность понять, каким образом удаляется катаракта — мутный хрусталик, а также как в глаз имплантируется искусственный хрусталик.
Вокруг экватора хрусталика, по всей его окружности располагается цилиарное тело, являющееся частью сосудистой оболочки. Оно имеет отростки, которые вырабатывают внутриглазную жидкость. Эта жидкость через зрачок попадает в переднюю камеру глаза и через угол передней камеры удаляется в венозную систему глаза. Баланс между продукцией и оттоком этой жидкости очень важен, так как его нарушение приводит к развитию глаукомы.
Лечение макулярного разрыва
Стандартная хирургическая техника для устранения макулярных повреждений была предложена Келли и Венделлом в 1991 году. За прошедшие годы усовершенствовалась методика витреальной хирургии, инструменты, появились новые лекарства и расходные материалы.
Лечение выполняется при помощи современной технологии, которая носит название витрэктомия. Основная суть операции при макулярном разрыве заключается в удалении стекловидного геля, которое тянет за собой макулу.
На сегодняшний день в клинике имени Федорова в Москве витрэктомия — это высокотехнологичное и малотравматичное вмешательство. Она заключается во введении небольшого количества газа, за счет которого сетчатка плотно прилегает к сосудистой оболочке.
В ходе манипуляции офтальмохирурги применяют очень маленькие инструменты — с калибром 25G, наружный диаметр которых составляет 0,56 мм.
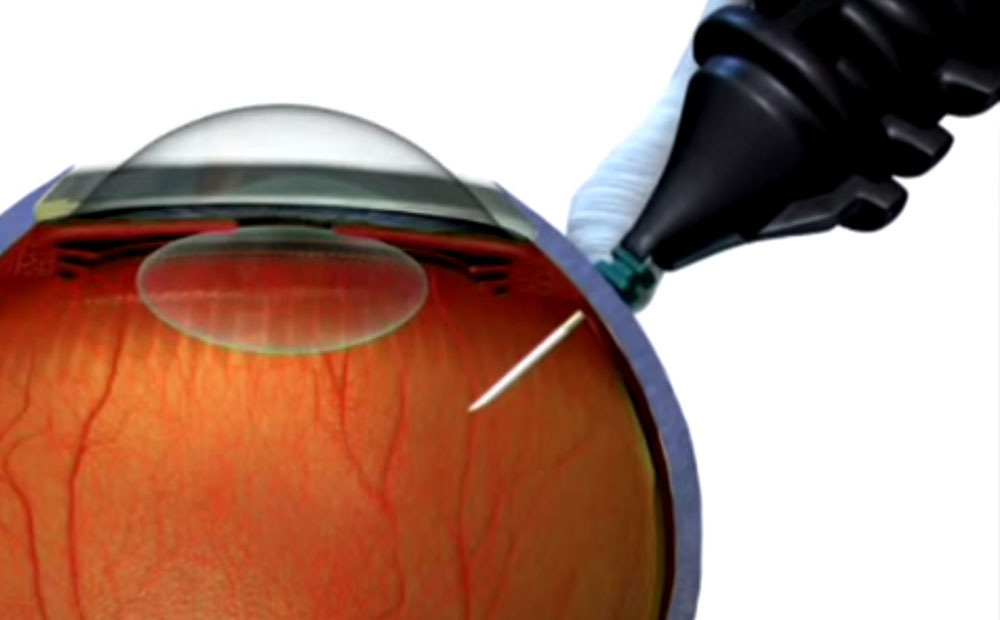 Не стоит бояться операции, она бесшовная и абсолютно безболезненная, не требует предварительной госпитализации в стационар и проводится в амбулаторных условиях под местным обезболиванием.
Не стоит бояться операции, она бесшовная и абсолютно безболезненная, не требует предварительной госпитализации в стационар и проводится в амбулаторных условиях под местным обезболиванием.
Во время специалист делает 3 стандартных микропрокола, через которые устанавливает самогерметизирующиеся порты размером 25G. Хирург аккуратно вводит канюлю для подачи сбалансированного физиологического раствора (0.9%), пневматический высокоскоростной витреотом и фокусированный эндоосветитель. Микроскопический витреотом представляет собой полую внутри трубочку толщиной 0,3-0,5 мм, в которую встроен движущейся вверх-вниз нож.
Интраоперационное использование портов значительно снижает травматизацию тканей при смене инструментов.
При помощи витреотома и миниатюрного витреального пинцета офтальмохирург измельчает и аспирирует гелеобразное тело. Нередко наносится специальный безвредный краситель, который позволяет контрастировать границы внутренней пограничной мембраны (ВПМ).
Пилинг ВПМ считается важным этапом, так как качество его выполнения определяет успех всего оперативного лечения.
Для слипания краев рана тампонируется специальной воздушно-газовой смесью или стерильным воздухом. Витрэктомия длится в среднем около 30 -40 минут. При этом человек может спустя 30-40 минут после ее окончания покинуть клинику.
Осложнения включают в себя образование катаракты, отслойку, инфекцию, глаукому, кровотечение и повторное открытие или сохранение дефектной зоны (менее 10%). При наличии выраженной катаракты заменить мутный хрусталик возможно лишь через 6-12 месяцев.
 Если отверстие находится в самом начале своего развития и имеет ширину менее 400 микрометров, его можно лечить путем инъекции Окриплазмина. «Ocriplasmin» — это инновационный офтальмологический препарат, представляет собой рекомбинантную протеазу с активностью против фибронектина и ламинина. При местном применении он может растворять участки прикрепления и тангенциальные тракции стекловидного геля.
Если отверстие находится в самом начале своего развития и имеет ширину менее 400 микрометров, его можно лечить путем инъекции Окриплазмина. «Ocriplasmin» — это инновационный офтальмологический препарат, представляет собой рекомбинантную протеазу с активностью против фибронектина и ламинина. При местном применении он может растворять участки прикрепления и тангенциальные тракции стекловидного геля.
Однако, следует заметить что этот препарат не панацея, он «работает» только в тех ситуациях, которые были вызваны витреомакулярной тягой, и успешно закрывает желтое пятно примерно в 40% случаев.
 Газовый пузырь (обычно 16% перфторпропана, C3F8) постепенно поглощается организмом в течение двух-четырех недель и заменяется естественными жидкостями. Степень успеха закрытия стандартной «дырки» составляет 99%. Редкие, нетипичные, длительные или посттравматические ситуации могут потребовать повторной операции.
Газовый пузырь (обычно 16% перфторпропана, C3F8) постепенно поглощается организмом в течение двух-четырех недель и заменяется естественными жидкостями. Степень успеха закрытия стандартной «дырки» составляет 99%. Редкие, нетипичные, длительные или посттравматические ситуации могут потребовать повторной операции.
Иногда pars plana vitrectomy сочетается с факоэмульсификацией роговицы и имплантацией внутриглазной линзы.
Строение зрачка глаза
Из чего состоит зрачок? Вопрос встречается часто, однозначного ответа на него нет, так как этот элемент не относится к органам. Зрачок – это отверстие в центре радужки глаза. Он имеет круглую форму. Сужаясь и расширяясь, этот элемент осуществляет регулировку объёма светового потока, который проникает в зрительный аппарат, а также контролирует степень освещенности сетчатки. Диаметр зрачка человека – это не стабильная величина, она постоянно меняется, зависит от того, насколько яркое освещение на улице или в помещении.
Что такое зрачок? Он не относится к элементам анатомии зрительного аппарата. Это просто отверстие, которое находится в самой середине радужки. Радужная оболочка заняла положение между хрусталиком, который отвечает за преломление светового потока и равномерное его распределение по сетчатке, и передней камерой. Состоит она из мышечных волокон, благодаря которым зрачок может сужаться и расширяться. Здесь находится большое количество пигмента, определяющего оттенок глаз.
При нормальном освещении диаметр зрачка – в среднем 3 мм. При изменении уровня освещенности этот показатель может меняться в довольно широком диапазоне (от 2 до 8 мм). Статичный диаметр только у новорождённых. Размер отверстия составляет всего 2 мм, никак не меняется при изменении уровня освещенности.
Патологическое сужение зрачка
Существует множество заболеваний или временных состояний, при которых нарушается функция зрачка:
- вредные привычки в виде алкоголизма, наркомании, пристрастия к никотину;
- отравление химическими веществами, ядами, лекарственными препаратами, грибами;
- повышенное потребление кофеина;
- попадание постороннего предмета в область глаза, который проник в роговицу;
- воспалительные заболевания роговицы и радужной оболочки;
- повышенное внутриглазное давление, которое приводит к формированию глаукомы;
- инсульт, сопровождающийся кровоизлиянием;
- доброкачественная или злокачественная опухоль, которая сдавливает краями центр зрения в головном мозге или внутренние структуры глазного яблока;
- кровоизлияние во внутренние структуры глаз;
- эрозия и язва роговицы;
- нарушение питания роговицы и радужки через сосуды;
- механические повреждения черепной коробки, головного мозга, сотрясение;
- воспаление, повреждение нервной ткани;
- инфекционное заболевание головного мозга (менингит, энцефалит);
- повышение внутричерепного давления;
- приступ эпилепсии;
- рассеянный склероз;
- заболевание щитовидной железы.
Для всех вышеперечисленных заболеваний необходимо срочное проведение лечения. При его отсутствии состояние пациента может резко ухудшиться, вплоть до наступления гибели.
Что такое миоз зрачка? Виды симптома и подходы к лечению
Миоз – это физиологическое или патологическое сужение зрачка.
Такое нарушение является противоположным мидриазу, при котором размер зрачка увеличивается в два и более раз.
Миоз в целом является нормальным явлением – это реакция на изменение условий освещения или на контакт с определенными медикаментозными препаратами.
Но это может быть и патологической реакцией на определенные заболевания и раздражители, и в таких случаях такое состояние зрачка необходимо устранять.
В нормальном состоянии размер зрачка у взрослых и детей составляет 2-2,5 миллиметра.
В подавляющем большинстве случаев это естественная реакция на слишком яркий свет – в таких условиях зрачок сужается, чтобы ограничить интенсивное негативное воздействие световых лучей на сетчатку.
Кроме того – нормальным состояние миоза считается в следующих ситуациях:
- во время сна у людей с дальнозоркостью;
- при сведении зрительных осей обоих глаз в случае фокусировки взгляда на определенных объектах (конвергенция);
- у пожилых людей и у новорожденных;
- в случае сильного умственного или физического утомления.
Сужение зрачков происходит за счет активности глазного сфинктера и мышцы-дилататора.
Если зрачок действительно сужается под действием внешних факторов и после прекращения такого воздействия размер восстанавливается – причин для беспокойства нет.
Но если после сужения зрачок остается в таком состоянии и при этом не реагирует на свет – дело в какой-то патологии.
Лечение
Лечения не требует только физиологический миоз или сужение зрачка в результате закапывания соответствующих препаратов в терапевтических или диагностических целях.
В остальных ситуациях используются методы лечения, направленные на устранение основного заболевания:
- терапия, направленная на устранение сифилиса;
- лечение патологий сосудов головного мозга с применением ноотропов, витаминных комплексов и вазоактивных средств;
- извлечение из органов зрения инородных предметов;
- нормализация углеводного обмена.
Прогнозы лечения
Устранить миоз всегда возможно либо терапевтическим лечением основных патологий, либо применяя мидриатические капли.
В свою очередь, избежать патологического миоза можно, контролируя уровень глюкозы в крови (особенно при наличии эндокринологических заболеваний), а также используя растворы для закапывания в глаза только по назначению врача и при отсутствии противопоказаний к ним.
В данном видео показано, как сужается зрачок под действием света:
Миоз – это физиологическое или патологическое сужение зрачка. В целом это нормальное явление, если является реакцией на изменение условий освещения или на контакт с определенными медикаментозными препаратами.
Но это может быть и патологической реакцией на определенные заболевания и раздражители, и в таких случаях такое состояние зрачка необходимо устранять.
Статья была полезной?
Внутреннее ядро глаза —
Внутреннее ядро глаза состоит из прозрачных светопреломляющих сред: стекловидного тела, хрусталика, предназначенных для построения изображения на сетчатке, и водянистой влаги, наполняющей глазные камеры и служащей для питания бессосудистых образований глаза.
- А. Стекловидное тело, corpus vitreum, выполняет полость глазного яблока кнутри от сетчатой оболочки и представляет совершенно прозрачную массу, похожую на желе, лежащую позади хрусталика. Благодаря вдавлению со стороны последнего на передней поверхности стекловидного тела образуется ямка — fossa hyaloidea, края которой соединяются с капсулой хрусталика посредством специальной связки.
- Б. Хрусталик, lens.
- В. Камеры глаза.
Пространство, находящееся между передней поверхностью радужки и задней стороной роговицы, называется передней камерой глазного яблока, camera anterior bulbi. Передняя и задняя стенки камеры сходятся вместе по ее окружности в углу, образуемом местом перехода роговицы в склеру, с одной стороны, и цилиарным краем радужки — с другой. Угол этот, angulus iridocornealis, закругляется сетью перекладин. Между перекладинами находятся щелевидные пространства
Angulus iridocornealis имеет важное физиологическое значение в смысле циркуляции жидкости в камере, которая через посредство указанных пространств опорожняется в находящийся по соседству в толще склеры венозный синус
Позади радужной оболочки находится более узкая задняя камера глаза, camera posterior bulbi, в состав которой входят и пространства между волокнами ресничного пояска; сзади она ограничивается хрусталиком, а сбоку — corpus ciliare. Через зрачок задняя камера сообщается с передней. Обе камеры глаза наполнены прозрачной жидкостью — водянистой влагой, humor aquosus, отток которой совершается в венозный синус склеры.
Какие анализы и диагностики нужно проходить для Внутреннего ядра глаза:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Внутреннем ядре глаза или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
| (+38 044) 206-20-00 |
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации о Внутреннем ядре глаза на сайте, которые будут автоматически высылаться Вам на почту.
Другие анатомические термины на букву «В»:
| Верхний пищеводный сфинктер |
| Выступ гортани |
| Влагалище |
| Волосы |
| Верхняя конечность (пояс верхней конечности) |
| Вегетативная нервная система |
| Внутреннее ухо |
| Вены |
| Веки |
| Веснушки |
| Вкусовые рецепторы |
| Вульва |
| Вирусы |
| Вены сердца |
| Восходящая часть аорты |
| Внутренняя сонная артерия |
| Внутренняя подвздошная артерия |
| Верхняя полая вена |
| Внутренняя яремная вена |
| Вены верхней конечности |
| Воротная вена |
| Внутренняя подвздошная вена |
| Вены нижней конечности |
| Височная доля мозга |
| Верхнечелюстной нерв |
| Височная кость |
| Верхняя челюсть |
| Височно-нижнечелюстной сустав |
| Внутренняя косая мышца живота |
| Влагалище прямой мышцы живота |
| Восходящая ободочная кишка |
Симптомы при макулярном разрыве
Несмотря на то, что имеется повреждение ретинальной зоны, клиническая симптоматика на ранней стадии патологического процесса протекает практически незаметно. Если случайно произошел ламеллярный или частичный сквозной надрыв, то зрительная функция практически не страдает и человек не обращается в медицинское учреждение.
Чаще всего патология в запущенной форме обнаруживается совершенно случайно при плановом посещении офтальмолога в поликлинике (например, при диспансеризации)
Некоторые пациенты не осознают важность своих симптомов, и приписывают их к развивающейся старческой катаракте.
Клиническая картина:
-
Снижение остроты зрения;
-
Искажение контуров предметов;
-
Возникает «изогнутость прямых линий»;
-
Появляются метаморфопсии;
-
Трудности при чтении (строчки текста сливаются, «выпадают» буквы из слова);
-
Яркие вспышки, которые напоминают удары молнии;
-
Провалы в центральном поле;
-
Трудности при работе с мелкими деталями;
-
Пелена;
-
Изменения восприятия цвета.
При появлении одного из вышеперечисленных нарушений нужно своевременно обратиться за профессиональной консультацией к офтальмологу.
Маленькие дырочки иногда закрываются самостоятельно, без лекарственной терапии и требуют лишь наблюдения.
Однако половина всех надрывов имеют тенденцию к дальнейшему прогрессированию и появлению характерной симптоматики.
В запущенных случаях недуга происходит существенное снижение остроты зрения и ухудшение качества жизни. Нередко мир не только «искажается», но и появляется бесцветное пятно, которое мешает визуализации, как на близком, так и на дальнем расстоянии. Иногда, пациенты сообщают, что все патологические признаки исчезают после сна. Объясняется это тем, что внутренняя оболочка ночью постепенно распрямляется и вплотную примыкает к стенке, но спустя пару часов бодрствования, симптоматика снова возвращается.
Обратите внимание! Возможность восстановления зрительной функции напрямую зависит от срока проведения витрэктомии.
Что провоцирует возникновение дальнозоркости?
- Анатомические патологии (недостаточная степень искривления роговицы, неправильное расположение хрусталика).
- Наличие глаукомы.
- Наследственность.
- Патологии беременности.
Полная информация о причинах дальнозоркости приведена в этой статье.
Как определить, что ребенок страдает дальнозоркостью?
- Рассматривая картинки, ребенок держит книгу вытянутыми руками.
- Ребенок неохотно читает обычные книги, предпочитая изучать вывески и плакаты с большими надписями.
- Ребенок обладает низкой скоростью чтения.
Это далеко не все признаки возможных проблем со зрением, при малейших подозрениях следует незамедлительно посетить офтальмолога. Если вашему ребенку уже поставили дальнозоркость, требуется начать лечение (курс зависит от возраста ребенка и степени заболевания).
Как развивается детская дальнозоркость?
В зависимости от возраста ребенка отношение к этой патологии у докторов разное:
Дальнозоркость у ребенка 2-3 года. Всегда нужно понимать, пока ребенок младше 3-х лет, органы его зрения постоянно развиваются
Очень важно непосредственно в этом временном интервале обнаружить имеющиеся отклонения, чтобы приступить к лечению своевременно и не потерять шансы на нормализацию зрительных функций. В этом возрасте обычно не назначают кардинального лечения, чаще всего к четырем годам все симптомы дальнозоркости исчезают.
Дальнозоркость у детей 5-6 лет. Как правило, проблема обнаруживается в этот период из-за невозможности малыша указать на дискомфортные ощущения ранее. Лишь косвенно можно заподозрить неладное – при зрительной нагрузке ребенок довольно скоро утомляется и раздражается, возникает состояние нервозности. Так же в это время дети начинают посещать школу, нагрузки только увеличиваются, возникает риск интенсивного развития патологии.
Дальнозоркость у ребенка 7-10 лет. В норме у детей от 10 лет в результате лечения зрение уже должно нормализоваться. Если же снизить развитие дальнозоркости не удается, нужно принимать необходимые меры. Таким детям назначают ношение очков (иногда линз).
Что такое маленький запас дальнозоркости?
Существует такое состояние, когда показатели дальнозоркости ниже нормальных (наблюдается у детей не старше 6 лет). Это объясняется быстрым ростом глазного яблока. Диагностируя это явление, врачи говорят о маленьком запасе дальнозоркости у ребенка.
Появление таких симптомов нежелательно, поскольку может спровоцировать развитие близорукости. Если же диагноз подтверждается, для восстановления нормальных показателей ребенку назначается лечение.
Обследование и лечение бельма
Диагноз можно поставить на расстоянии, но только офтальмолог при осмотре определит степень выраженности процесса и утрату прозрачности роговой оболочки. В зависимости от результатов обследования и стадии процесса вырабатывается тактика лечения.
Даже начало процесса формирования помутнения уже требует активного лечения, дожидаться окончательного созревания бельма ни в коем случае нельзя. Консервативная терапия направлена на ликвидацию воспалительных изменений, рассасывание рубцов и снижение выраженности жесткости вновь образованных тканей, для чего применяются капли с гормонами и специальные рассасывающие компоненты.
Для лечения грубых изменений медикаментозные средства не эффективны, поэтому применяют хирургическое лечение вплоть до пересадки роговицы.
При любом заболевании роговой оболочки необходимо обращаться к специалисту, чтобы не пропустить глубокого дефекта, угрожающего формированием рубца. Чем раньше начато лечение, тем лучше результат и возможно возвращение зрения, мы предлагаем вам высокоточное оборудование и возможность выполнения любого современного анализа, что в совокупности с профессиональным опытом и знаниями специалистов Клиники Медицина 24/7 поможет остановить развитие заболевания. Обратитесь за помощью: +7 (495) 230-00-01
Мидриаз зрачка — классификация, лечение
Мидриаз — заболевание, связанное с патологическим расширением глазного зрачка. На практике используется латинский термин mydriasis. Различают физиологический и патологический, односторонний или двусторонний типы мидриаза. Расширенение может вызываться парезом сфинктера зрачка, либо спазматическим сокращением (и наоборот, чрезмерным тонусом) дилататора в радужной оболочке глаза.
Происхождение заболевания
Мидриаз может быть вызван
- использованием ряда лекарственных препаратов: циклоплегиками и мидриатиками, антидепрессантами, анестетиками, эстрогенами, наркотическими веществами, блокаторами н1-рецепторов;
- отравлением, интоксикацией;
- травмами глаза;
- оперативными вмешательствами, имевшими ранее место в анамнезе;
- неврологическими нарушениями.
Классификация
Мидриаз классифицируется разнообразными формами, из которых прежде всего выделяют
Физиологический мидриаз — нормальное расширение зрачков вызванное либо темным освещением (ночь, сумрак), либо воздействием некоторых внешних обстоятельтств (чрезвычайные происшествия, стресс etc). Данная форма мидриаза всегда двусторонняя и симметричная.
Медикаментозный мидриаз — расширение зрачков, обусловленное закапыванием некоторых средств, таких как атропин, тропикамид, ирифрин, мидриацил и т. д. Расширение зрачков в некоторых случаях необходимо, например при обследованиях и оперативных вмешательствах, обычно при осмотре глазного дна. Спазм позже снимается назначением курса циклоплегии.
Спастический мидриаз вызывается спазмом дилататора зрачка при воздействии на шейную часть симпатического ствола, при амблиопии и амаврозе. Спастическое расширение зрачков можно рассматривать как начальный симптом поражения головного (спинного) мозга при заболевании менингитом, полиомиелитом и др. Спастический мидриаз может сопровождать различные заболевания сердца, легких, печени, почек, желчного пузыря, щитовидной железы и других органов. Зрачки на свет и на близкое расстояние реагируют нормально.
Паралитический мидриаз отмечается при параличе сфинктера зрачка глаза. Может иметь место при заболеваниях ЦНС, при поражении глазодвигательного нерва, болезни Паркинсона, врожденной гидроцефалии, эпилепсии, менингите. Характеризуется отсутствием реакции зрачков на световое раздражение. Может быть вызван отравлениями (газ, ботулизм, уремия, наркотическая интоксикация). Может получить развитие при остром приступе глаукомы.
Травматический мидриаз провоцируется парезом или параличом сфинктера при травмах. Реакция на свет утрачивается, размер зрачка увеличивается до 7—10 мм. При контузии травматический мидриаз длится временно, после оперативных вмешательств (например, пересадка роговицы), способен сохраняться годы подряд. При стойком мидриазе через некоторое время допускается выполнять пластику радужной оболочки глаза для формирования «нормального» зрачка.
Мидриаз при синдроме Эди — это реакция на поражение цилиарного ганглия при некоторых заболеваниях. На пораженной стороне зрачок расширяется, реакции на свет и конвергенцию нет, или она незначительная. Пациенты отмечают значительные сложности при зрительной работе вследствие поражения аккомодационной функции глаза. Сфинктер зрачка восстанавливается медленно, в течение нескольких лет. Крайне редко наблюдается аномальная реакция зрачков, расширяющихся на свету и сужающихся в темноте. Подобный случай может говорить о поражении ЦНС. Центральная нервная система может быть поражена при сифилисе ЦНС, травмах, слерозе, менингите и пр.
Лечение мидриаза
Кратковременный мидриаз и медикаментозный мидриаз обычно не лечатся. Стойкий мидриаз устраняется лечением основного заболевания, вызвавшего патологическое расширения зрачков глаза. Пациентам офтальмологической клиники рекомендуется использовать очки с темными стеклами и принимать по назначению окулиста-офтальмолога препараты для ослабления действие дилататора: М- и Н-холиномиметики, альфа-адреноблокаторы.
Заболевания с похожими симптомами
Даже если вы увидели чрезмерно расширенные или суженные зрачки, не делайте поспешных выводов – это может быть симптомом серьезных заболеваний.
Расширение зрачка могут быть признаком:
- Сдавливания или поражения глазного нерва.
- Черепно-мозговой или глазной травмы.
- Высокого внутричерепного давления.
- Воспаления головного мозга (энцефалит).
- Заражения токсином ботулизма.
Сужение зрачка может быть признаком:
- Менингита – воспаления оболочек мозга.
- Иридоциклита – воспаления радужной оболочки глаза.
- Синдрома Горнера – расстройства симпатических нервов, которые нарушают работу глазных мышц.
Если близкий человек выглядит удивленным и напуганным ненормальной реакцией своих глаз, не пытается ее скрыть и не ведет себя агрессивно – нужно срочно вызвать медиков.






